18 Июл Хронический вирусный гепатит B и С: все по полочкам
Хронический вирусный гепатит согласно информации которую можно взять с сайта Всемирной организации здравоохранения (ВОЗ),
вирусными гепатитами инфицированы или перенесли их в прошлом около 2 млрд. нынешнего населения нашей планеты.
Актуальность проблемы вирусных гепатитов А, В, С, D, Е определяется не только высокой заболеваемостью, нередко приобретает характер эпидемий, но и высокой частотой хронизации процесса, что в последствии может/приводит к развитию цирроза и рака печени. Как минимум 60% случаев рака печени связано именно с поздним диагностированием и лечением вирусных гепатитов В и С.
В одном из глобальных докладов про хронический вирусный гепатит, обнародованном ВОЗ в 2017 году, сообщается, что в 2015 году ВГ (вирусный гепатит) стал причиной 1 млн 340тыс. случаев смертей в мире, можно сравнить со смертностью от туберкулеза, и превышает показатели смертности от вируса иммунодефицита человека (ВИЧ). Большинство смертей от ВГ были вызваны циррозом (720 тыс.) И первичным раком печени (470 тыс.).
Особую опасность для здоровья человечества составляют гепатиты В и С, на которые приходится 96% смертности от всех видов ВГ и которые могут протекать бессимптомно в течение длительного времени, иногда десятилетий, повышая риск развития хронической формы заболевания. В 2015 году в мире с хроническим гепатитом В жило 257 млн. человек, с хроническим гепатитом С — 71 млн. человек.
Наиболее распространенный тип ВГ — гепатит В — является самой серьезной и одновременно глобально недооцененной проблемой системы охраны здоровья. В 2015 году заболевание стало причиной смерти примерно 887 тыс. человек в мире. При этом вирус в 50-100 раз
более контагиозный (заразный), чем вирус иммунодефицита человека.
Гепатит B: общие сведения
У детей грудного возраста, инфицированных гепатитом В, в течение первого года жизни, заболевание переходит в хроническую форму в 80-90% случаев. У взрослых хронический вирусный гепатит В в 350 раз повышает риск развития цирроза и рака печени через 10-15 лет после инфицирования.
Украина относится к странам со средним уровнем распространения
гепатитов. На началу 2016 года на учете состояло 20258 пациентов с гепатитом В и 46883 — с гепатитом С. Если говорить о новые случаи заболевания, то хроническую форму гепатита В в 2016 году диагностирован у 1535 украинцев, острую форму — в 1467 человек: 3,59 и 3,43 случая на 100 тыс. населения соответственно. Для сравнения: согласно последним имеющимся данным (после 2013 года), распространенность гепатита В в странах Европейского Союза составляет всего 1 случай на 100 000 населения.
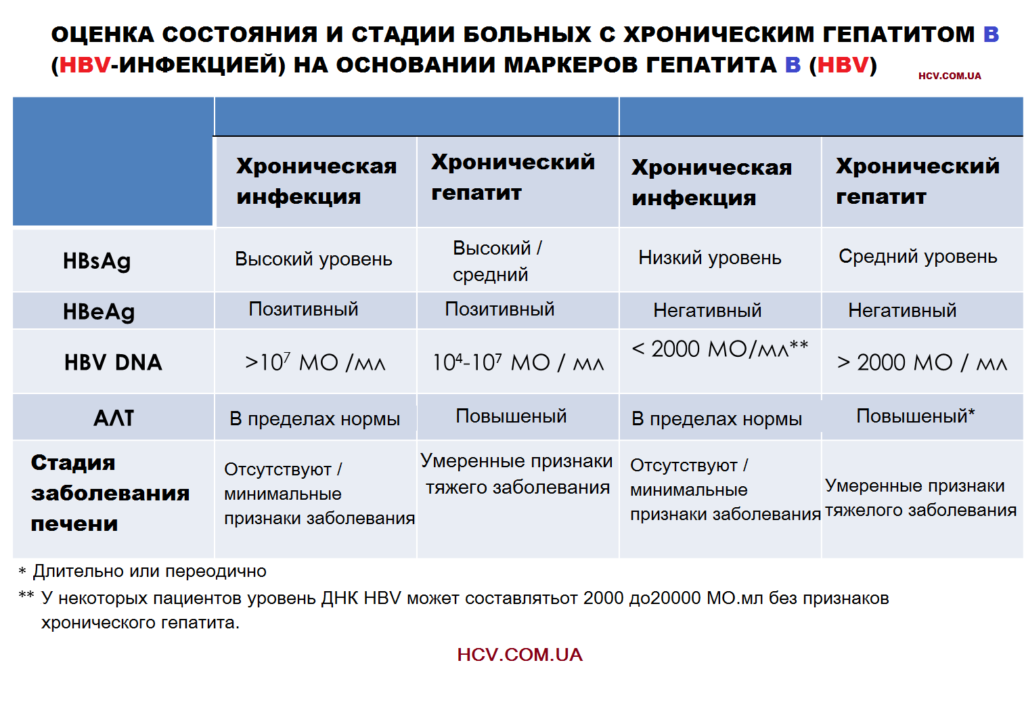
Серологические маркеры HBV-инфекции
Серологические проявления хронической инфекции HBV (гепатит В) разнообразные и сложные.
Антигены и антитела, связанные с инфекцией HBV, включают HBsAg и антитела к HBsAg (анти-HBs), с-антиген вируса гепатита В (HBcAg) и антитела к HBcAg (анти-HBc), и е-антиген вируса гепатита В (HBeAg) и антитела к HBeAg (анти HBeAg) -HBe). Тестирование можно проводить для оценки наличия и концентрации циркулирующей ДНК HBV. По крайней мере один серологический маркер присутствует в течении
каждой из различных фаз инфекции HBV. Серологические анализы коммерчески
доступны для всех маркеров, кроме HBcAg.
Хронический вирусный гепатит В или HBV-инфекцию можно классифицировать в 5 фаз:
- HBeAg-положительная хроническая инфекция,
- HBeAg-позитивный хронический гепатит,
- HBeAg-отрицательный хроническая инфекция,
- HBeAg-отрицательный хронический гепатит
- HBsAg-отрицательная фаза.
Все пациенты с хронической HBV-инфекцией имеют повышенный риск
возникновения цирроза печени и гепатоцеллюлярной карциномы (ГЦК),
в зависимости от ответа организма хозяина на инфекцию и вирусные факторы.
Серологические маркеры, которые обычно используются для
дифференцировки фаз инфекции является HBsAg, IgM анти-HBc и анти-HBs.
Наличие HBeAg и ДНК HBV в целом указывает на высокий уровень
репликации вируса; присутствие анти-HBe обычно указывает на
уменьшенную или неопределяемую ДНК HBV и снижение уровня репликации
вируса.
Для впервые инфицированных HBsAg является единственным серологическим
маркером, обнаруженным в течение первых 3 — 5 недель после
заражения. Среднее время от обнаружения HBsAg составляет 30 дней
(Диапазон: 6 — 60 дней). Высокочувствительные тесты с одной пробой
нуклеиновых кислот могут проявлять ДНК HBV в сыворотке инфицированной
человека 10-20 дней до обнаружения HBsAg.
Анти-HBc появляется при возникновении симптомов или нарушениях
печеночного теста при острой инфекции HBV и сохраняется до конца
жизни у большинства лиц. Острую или недавно приобретенную инфекцию
можно отличить от хронической инфекции наличием класса анти-HBc
IgM, который определяется в начале острого гепатита В и сохраняется
до 6 месяцев. У пациентов с хронической инфекцией HBV IgM анти-HBc
может храниться при вирусной репликации на низких уровнях, которые
обычно могут не проявляться с помощью анализов. Однако лица
с обострениями хронической инфекции могут положительно влиять на
IgM анти-HBc. Поскольку положительная прогностическая ценность этого теста
низкая у бессимптомных лиц, тестирования IgM анти-HBc для
диагностики острого гепатита В должно быть ограничено лицами с
клиническими признаками острого гепатита или эпидемиологического
связи с человеком с инфекцией HBV.
У лиц, которые восстановились после инфекции HBV, HBsAg и HBV ДНК обычно
элиминируются из крови и появляется анти-HBs. У больных с хронической
инфекцию HBsAg и HBV ДНК сохраняются. У лиц, у которых проходит
хроническая инфекция HBsAg не определяется; анти-HBc сохраняется и
анти-HBs будет наблюдаться в большинстве этих лиц.
Способы заражения гепатитом B
У некоторых лиц общий анти-HBc является единственным серологическим
маркером HBV, который определяется. Изолированный положительный анти-HBc
может представлять собой:
1) HBV-инфекция, выздоровевшие лица, но уровень анти-HBs снизился, чаще всего в популяциях с высокой распространенностью;
2) хроническая инфекция, при которой циркулирующий HBsAg не обнаруживается коммерческой серологией, чаще всего в популяциях с высокой распространенностью и среди лиц, инфицированных ВИЧ или HCV (ДНК HBV была выделена из крови в <5% лиц) анти-HBc)
3) ложно-положительная реакция.
В популяциях с низкой распространенностью, изолированный анти-HBc может быть обнаружен у 10% — 20% лиц с
серологическими маркерами инфекции HBV, большинство из которых
продемонстрирует первичный ответ после вакцинации против гепатита
В. Лица, у которых положительный только анти-HBc, вряд ли будут
инфекционными, за исключением случаев, когда они являются источником
прямого чрескожного заражения чувствительных реципиентов к значительным
количествам вируса (например, переливание крови или трансплантации органов).
HBeAg можно обнаружить в сыворотке лиц с острой или хронической
инфекцией HBV. У большинства больных с хронической инфекцией HBeAg со временем удаляется, и появляется анти-HBe. Наличие HBeAg коррелирует с более активным заболеванием: пациенты с HBeAg обычно с высоким уровнем ДНК HBV (106—1010 МЕ / мл), тогда как те, которые являются HBeAg-негативными и анти-HBe-позитивными, имеют низкий или только незначительный уровень ДНК HBV (0 — 105 МЕ / мл).
Быстрое выявление хронической инфекции HBV имеет важное значение для
обеспечения того, чтобы инфицированные лица получали необходимую
помощь для предотвращения или задержки начала заболевания
печени и услуг для предотвращения передачи другим.
Выписаны рекомендации по лечению хронического гепатита В, а для
лечения взрослых с хронической инфекцией HBV было одобрено
несколько препаратов. Учитывая последние достижения в лечении
гепатита В и выявления рака печени, идентификация инфицированной HBV
человека позволяет осуществлять важные меры для снижения
заболеваемости и смертности.
Идентификация инфицированных также позволяет проводить первичную
профилактику текущей передачи HBV, позволяя лицам с
хронической инфекцией изменить поведение, что снижает риск
передачи другим, и позволяя идентифицировать тесные контакты, которые
нуждаются в диагностике и последующей вакцинации (если они
определены как восприимчивы), лечение. Соответствующее HBsAg-тестирования и консультирование также помогают предотвратить инфицирование при проведении диализа, позволяя группировать инфицированных пациентов.
Тестирование донорской крови и доноров органов и тканей предотвращает
использованию инфекционных материалов и позволяет не вакцинированным
лицам, которые подвергаются воздействию иглы, получать дополнительную
постэкспозиционную профилактику, если источником воздействия является
инфицированный НBV.
Тестирование на хронический вирусный гепатит В и/или хронической инфекции HBV соответствует установленным
критериям скрининга охраны здоровья. Скрининг является основным
инструментом здравоохранения, который используется для
выявление непризнанных состояний здоровья, поэтому лечение может быть
предложено до появления симптомов, а также для инфекционных
заболеваний, поэтому вмешательство можно осуществить, чтобы уменьшить
вероятность продолжения распространения.
Чтобы предотвратить передачу HBV, предыдущие рекомендации
предусматривали тестирования HBsAg для пациентов на гемодиализе,
беременным женщинам и лицам, которые были или подозреваются, что они
были подвержены воздействию HBV (например, детей, рожденных
инфицированными матерями, домашними контактами и половыми
партнерами инфицированных с известным профессиональным или другим
влиянием инфекционной крови или жидкостей организма). Тестирование HBsAg
также нужно для доноров. Для руководства
усилиями по иммунизации и выявления инфицированных, тестирование
также было рекомендовано ранее для лиц, родившихся в
регионах с высокой эндемичностью HBV. Наконец, ВИЧ-позитивным
лицам рекомендуется проводить тестирование на основании их
высокой распространенности ко-инфекции HBV и повышенного риска
заболеваемости и смертности, связанной с HBV.
Поскольку лица с хронической инфекцией HBV является резервуаром для
новых инфекций HBV, идентификация этих лиц будет дополнять
стратегии вакцинации для устранения передачи HBV. Учитывая
наличие эффективных методов лечения хронического гепатита В,
инфицированный человек, как только обнаружен, может также получить
пользу от тестирования. Таким образом, CDC рекомендует расширить
тестирование на HBV, чтобы включить всех лиц, родившихся в
регионах с распространенностью HBsAg> 2% (высокая и промежуточная эндемичность).
CDC также рекомендует тестирование HBsAg на
дополнение к вакцинации для мужчины, имеющие секс с мужчинами
(МСМ) и потребители инъекционных наркотиков (ПИН) из-за их
распространенность выше популяции и их постоянный риск инфицирования.
Наконец, для предотвращения негативных медицинских последствий среди
лиц, которые могли бы обратиться за медицинской помощью из других
причин, также предлагаются рекомендации для испытания лиц с
повышением AЛT неизвестной этиологии и кандидатов на
иммуносупрессивную терапию.
Хронический вирусный гепатит В — рекомендации:
Лица, которые наиболее вероятно будут инфицированы HBV, должны быть
протестированы на хронический вирусный гепатит В, он же хроническая инфекция HBV. Тестирование должно
включать серологический анализ на HBsAg, что предлагается как
часть текущего ухода, и сопровождаться соответствующим
консультированием и направлением для рекомендуемой клинической
оценки и ухода. Лаборатории, проводящие тестирование на HBsAg,
должны использовать FDA-лицензированный или одобрен FDA тест
HBsAg и должны проводить тестирование в соответствии с маркировкой
производителя, включая тестирование сначала реактивных образцов с
лицензированным, нейтрализующим тестом подтверждения.
Подтвержденный HBsAg-положительный результат свидетельствует об активной
инфекцию HBV, острую или хроническую; хроническая инфекция
подтверждается отсутствием IgM анти-HBc или персистенцией HBsAg или HBV ДНК в течение не менее 6 месяцев. Все HBsAg-
положительные лица должны считаться инфекционными.
Для определения восприимчивости среди лиц, находящихся в
постоянном риске инфицирования и рекомендованных к вакцинации,
общий анти-HBc или анти-HBs также должны быть проверены во
время серологического тестирования хронической инфекции HBV. Новые
популяции, рекомендованные для тестирования, такие:
- Лица, рожденные в географических регионах с распространенностью HBsAg>
2%. Все лица, родившиеся в географических регионах с распространенностью
HBsAg> 2% (например, значительная часть стран Восточной Европы, Азии,
Африки, Ближнего Востока и Тихоокеанских островов) и некоторые коренные
населения из стран с низким уровнем эндемичности HBV (<2%) должны быть проверены на хроническую инфекцию HBV. Это касается иммигрантов, беженцев, лиц, ищущих убежища, а также детей, принятых на международном уровне, которые родились в этих регионах, независимо от статуса вакцинации в стране их происхождения. - Лица с поведенческой склонностью к HBV. МСМ и прошлые или текущие
ПИН имеют более высокую распространенность хронической HBV-инфекции, чем
общая популяция США и должны быть проверены на хроническую
инфекцию HBV. Обе эти популяции рекомендованы для рутинной
вакцинации против гепатита В, а тестирование HBsAg рекомендуется как
компонент тестирования на превакцинацию для этих взрослых. первую
дозу вакцины против гепатита В следует вводить во время одного
медицинского визита с серологическим тестированием. Однако тестирование
HBsAg не является обязательным для вакцинации, и в тех местах, где тестирование
невозможно, вакцинация рекомендованных групп имеет
продолжаться. - Лица, получающие цитотоксическую или иммуносупрессивную терапию
(Например, химиотерапия при злокачественных заболеваниях,
иммуносупрессия, связанная с трансплантацией органов и
иммуносупрессия при ревматических и гастроэнтерологических
заболеваниях), должны быть проверены на серологические маркеры
инфекции HBV (т.е. HBsAg, анти-HBc и анти-HBs). профилактическая противовирусная терапия может предотвратить реактивации в HBsAg-
положительных пациентов.
Вирусный гепатит B и беременность
- Лица с заболеваниями печени неизвестной этиологии. Все лица с
постоянно повышенными уровнями AЛT и AСT с неизвестной этиологией
должны быть проверены на HBsAg как часть медицинской оценки этих
аномальных лабораторных значений.
Поскольку некоторые люди могли быть инфицированы HBV до того, как они
получили вакцинацию против гепатита В, тестирование HBsAg
рекомендуется независимо от истории вакцинации для следующих групп
населения:
- Лица, рожденные в географических регионах где распространенностью хронического вируснного гепатита В HBV>
2%. Большинство этих лиц родились или до полного внедрения
рутинной вакцинации против гепатита В в странах происхождения, или в
период, когда программы вакцинации новорожденных находились на
ранних стадиях внедрения. Из-за трудностей в проверке статуса
вакцинации лиц, рожденных иностранцами, и высокого показателя
перинатальной и ранней передачи HBV в детстве к
внедрение программ рутинной вакцинации против гепатита В,
тестирование HBsAg рекомендуется для всех лиц, родившихся в
регионах с высокой или промежуточной эндемичностью инфекции HBV,
даже если они были вакцинированы в стране их происхождения.
— лица, рожденные в США, не вакцинированы как дети, родители которых
родились в регионах с высокой эндемичностью к HBV (> 8%). - Лица, получившие вакцинацию от гепатита В как подростки или
взрослые после начала рискованного поведения. МСМ и ПИН, которые были
потенциально подвержены HBV (например, через сексуальную активность
или инъекцию наркотиков) к вакцинации, должны быть проверены на HBsAg.
РЕКОМЕНДАЦИИ для рутинного тестирования к HBV-инфекции
(Рекомендации CDC):
- Потребители инъекционных наркотиков: тест на HBsAg, а также для
анти-HBc или анти-HBs для идентификации восприимчивых лиц. - Мужчины, имеющие секс с мужчинами: тест на HBsAg, а также
на анти-HBc или анти-HBs для идентификации восприимчивых
человек. - Лица, нуждающиеся иммуносупрессивной терапии, включая
химиотерапию, иммуносупрессию, связанную с трансплантацией
органов, и иммуносупрессию при ревматических или
гастроэнтерологических расстройствах: тест на все маркеры инфекции
HBV (HBsAg, анти-HBc и анти-HBs). - Люди с повышенным АЛТ / АСТ неизвестной этиологии: тест на
HBsAg вместе с другой соответствующей медицинской оценкой. - Доноры крови, плазмы, органов, тканей или спермы: тест на
HBsAg, анти-HBc и HBV-ДНК необходимы. - Пациенты на гемодиализе: тест на все маркеры инфекции HBV (HBsAg, анти-HBc и анти-HBs). Больные HBsAg-положительном гемодиализе должны быть когортизованы.
- Все беременные женщины: тест на HBsAg во время каждой беременности, преимущественно в первом триместре. Определение на момент приема для родов, если результат тестирования HBsAg не является доступным или если мать подвергается риску инфицирования во время беременности.
- Младенцы, рожденные от HBsAg-позитивных матерей: тест на
HBsAg и анти-HBs 1-2 мес после завершения крайней мере 3 доз
лицензированной серии вакцины против гепатита В (то есть в возрасте 9-18
месяцев, как правило, при следующем визите для детей с целью
оценки эффективности иммунопрофилактики после экспозиции).
Тестирование не следует проводить до возраста 9 месяцев или в течение 1
месяца последней дозы вакцины. - Бытовой контакт, обмен иглами или половые контакты лиц,
которые, как известно, является HBsAg положительными: тест на HBsAg, а также
анти-HBc или анти-HBs для идентификации восприимчивых лиц. - Лица, являющиеся источниками крови или жидкостей организма
приводят к воздействию (например, иглы, сексуальное
насилие), которые могут потребовать профилактики после
экспозиции: определение источника HBsAg. - ВИЧ-позитивные лица: тест на HBsAg, а также для анти-HBc или
анти-HBs для идентификации восприимчивых лиц.
Оценка тяжести заболевания у пациентов с хронической HBV-
инфекцией включает в себя полный анамнез истории болезни, объективный обзор, оценку активности и тяжести заболевания
печени и выявления маркеров HBV-инфекции. Кроме того, все родственники
первой линии и все половые партнеры больных которые имеют хронический вирусный гепатит
должны быть обследованы для выявления серологических маркеров HBV
(HBsAg, анти-HBs, анти-HBc) и в дальнейшем должны быть вакцинированы, если
результаты анализов отрицательные. (1) Очень важно уметь оценить
тяжесть поражения печени правильно, чтобы вовремя выявить пациентов,
которые требуют лечения ГЦК и требуют наблюдения. Для этого
нужно провести тщательный осмотр пациента и контроль биохимических
показателей в т. ч. аспартатаминотрансферазы [АСТ] и АЛТ, гаммаглутамилтранспептидазы [ГГT], щелочной фосфатазы, билирубина,
сывороточного альбумина и гамма-глобулина, развернутого анализа
крови и протромбинового времени. УЗИ брюшной полости
рекомендуется всем пациентам. Биопсия печени или неинвазивный
тест применяются для определения активности заболевания в
случаях, когда биохимическое обследование и маркеры HBV показывают
неубедительный результат. Среди неинвазивных методов,
включают оценку фиброза ткани печени и сывороточных
биомаркеров фиброза печени, проведение транзиторной
эластографии обеспечивает более высокую диагностическую точность для
выявления прогрессирующего фиброза. Рекомендуется проводить все
доступные методы всем пациентам для исключения прогрессирующего
фиброза или цирроза печени. Результат транзиторной эластографии
может быть не точным на фоне сильного воспаления и высокого уровня
активности АЛТ. (2) Выявление HBeAg и анти-HBe имеет важное
значение для определения фазы хронической HBV инфекции. (3) Уровень ДНК
HBV в сыворотке имеет важное значение для постановки диагноза,
определение фазы инфекции, назначение лечения и дальнейшего
наблюдение за пациентом. (4) Количественное определение HBsAg в сыворотке может быть полезным, особенно у пациентов с HBeAg-
отрицательной хронической HBVинфекциею. Таких пациентов следует лечить интерфероном альфа (IFNa). (5) Генотипирование HBV не обязательно
для определения тяжести заболевания, хотя это может быть полезно
для отбора пациентов, подлежащих лечению IFNa, и для определения
риска развития ГЦК, в случае положительного эффекта от лечения IFNa. (6)
Больные с сопутствующими заболеваниями, включая алкогольный,
аутоиммунный, метаболический синдромы поражения печени на фоне
стеатоза и стеатогепатита, а так же других причины поражения
печени, должны систематически обследоваться на выявление
ко-инфекций, таких как вирусный гепатит А. (7) Пациентам с отрицательным анти-HAV следует определить антитела против вируса гепатита А (анти
HAV), также им следует сделать прививки против HAV.
Хронический вирусный гепатит С (рекомендуемая последовательность тестирования
CDC)
Вирус гепатита С: общие сведения
Последовательность тестирования предназначена для использования врачами
первичной медицинской помощи и общественными медицинскими
работниками. В большинстве случаев лица, идентифицированы с виремией HCV, имеют хроническую инфекцию HCV. Данная последовательность
испытаний не предназначена для диагностики острого гепатита С
или клинической оценки лиц, получающих специализированную медицинскую
помощь, для которой есть специальное руководство РЕКОМЕНДАЦИИ EASL 2018 НА РУССКОМ.
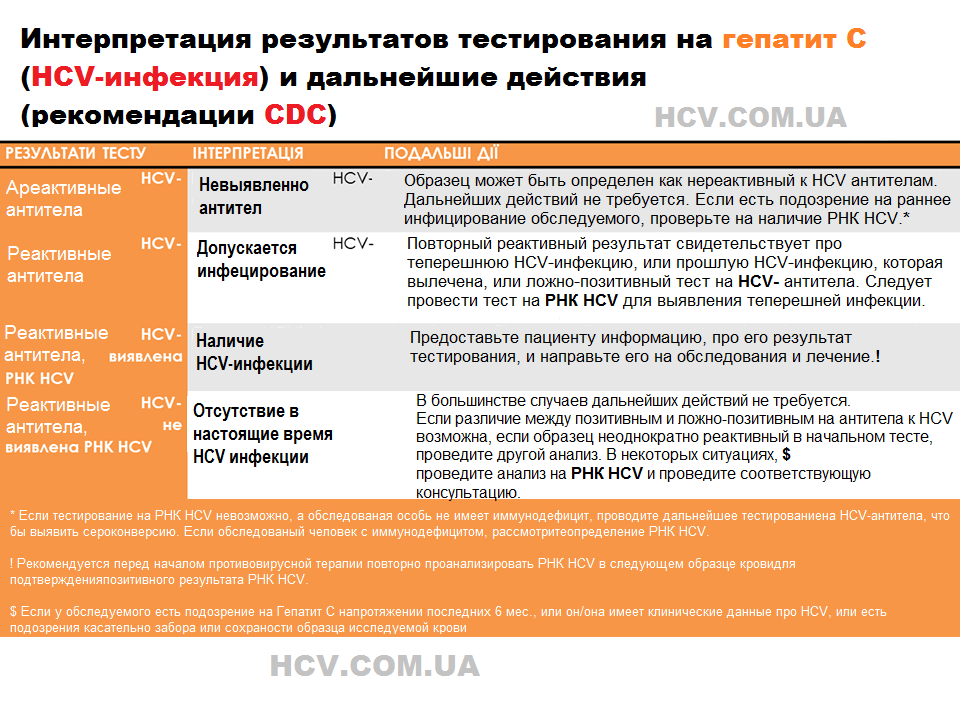
Тестирование на хронический вирусный гепатит С начинается с быстрого или
лабораторно-проведенного анализа на антитела к HCV в крови.
Результат ареактивного HCV антитела указывает на отсутствие
обнаруженного антитела HCV. Реактивный результат указывает на одно из
следующего:
1) текущая HCV-инфекция,
2) прошла HCV-инфекция, вылеченая,
3) ложно положительная.
Реакционный результат должен сопровождаться NAT для РНК HCV. Если обнаружена РНК HCV, это
свидетельствует о текущей инфекции HCV. Если не обнаружено РНК HCV, это
свидетельствует о прошлой, излеченных HCV-инфекцию или наличие антител к HCV.
Начальное тестирование на антитела к HCV (хронический вирусный гепатит С).
Необходимо использовать FDA-одобренные тесты на HCV-антитела.
Тестирование на РНК HCV.
Необходимо использовать FDA-утвержденый тест NAT, предназначенный для выявления РНК HCV в сыворотке или плазме крови пациентов с риском, которые испытывают реактивные для антител HCV.
Дополнительное тестирование на антитела к HCV
Если необходимо провести тестирование, чтобы различать истинно
положительный на ложноположительный результат для HCV-антител,
тестирование можно проводить с помощью второго анализа
антитела HCV, одобренного FDA для диагностики инфекции HCV, которая
отличается от анализа, используется для начального
тестирования антител.
Лица, для которых рекомендуется тестирования HCV (Хронический вирусный гепатит С)
- Взрослые, рожденные с 1945 по 1965 гг. Должны быть проверены
один раз (без использования факторов риска
HCV)
Тестирование на HCV рекомендуется тем, кто:
- В настоящее время принимает инъекционные наркотики
- Когда-нибудь принимали наркотики, включая тех, кто их вводил один или несколько раз много лет назад
Имеют определенные медицинские условия, включая лиц:
- которые получали концентраты факторов свертывания, изготовленные до 1987 года
- которые были на длительном гемодиализе
- с постоянно аномальными уровнями аланинаминотрансферазы
- ВИЧ-инфицированных
Были предварительные реципиенты трансфузий или трансплантации органов, включая лиц, которые:
- сообщали о том, что они получали кровь от донора, который позже прошел положительный тест на инфекцию HCV
- получили переливания крови, компонентов крови или трансплантации органов в июле 1992
HCV-тестирование на основе признанного воздействия рекомендуется для:
- Медицинских работников, работников неотложной медицинской
помощи и работников общественной безопасности после контакта с
иглами, острыми предметам или слизистой оболочки с
позывной HCV кровью - Дети, рожденные от HCV-положительных женщин
- Примечание: Для лиц, которые, возможно, были подвержены воздействию HCV в течение последних 6 месяцев, рекомендуется тестирование на РНК HCV или дальнейшее тестирование на антитела HCV.
Лица, для которых обычное тестирование на HCV является неопределенной
потребностью:
- Получатели трансплантированной ткани (например, роговицы,
опорно-двигательного аппарата, кожи, яйцеклетки, сперматозоиды) - Потребители интраназального кокаина и других неинъекционных
наркотиков - Лица в анамнезе с татуировками или пирсингом
- Лица в анамнезе с несколькими половыми партнерами или болезнями, передающимися половым путем
- Долгосрочные стационарные партнеры HCV-позитивных лиц
Лица, для которых не рекомендуется обычное тестирование на HCV
(Если они не имеют факторов риска инфицирования):
- Работники здравоохранения, неотложной медицинской помощи
и работников общественной безопасности - Беременные женщины
- Бытовые (несексуальные) контакты HCV-позитивных лиц
- Общая численность населения
Неудачи лечения гепатита С
Основным барьером для ликвидации HCV является то, что значительная часть
больных с хроническим HCV не знает о своем инфицирования, при этом есть
большая разница между различными регионами, странами и населением,
находящихся в состоянии риска. Таким образом, скрининг HCV
необходим для выявления инфицированных и привлечения их к
ухода и лечения. В разных регионах были внедрены
различные стратегии скрининга, основанные на местной
эпидемиологии. Группы с повышенным риском заражения HCV могут
быть идентифицированы и должны быть проверены. В регионах, где
большинство пациентов относятся к четко определенной возрастной группы,
исследования когортных родов оказалось эффективным и
ограниченным. Систематическое одноразовое тестирование
рекомендуется в странах с высокой эндемичностью и / или с целью
полной ликвидации. Необходимо определить оптимальные региональные или национальные подходы к скринингу. Скрининг заражения HCV основывается на выявлении анти-HCV антител. В дополнение к ИФА, для проверки анти-HCV антител можно применять быстрые диагностические тесты (БДТ). БДТ используют различные жидкости, в том числе сыворотку и плазму, но также капиллярную кровь или перорально жидкость облегчает скрининг без необходимости венепункции, центрифугирования, замораживания и квалифицированной труда. БДТ простые в исполнении при комнатной температуре без
специальных приборов или обширной подготовки. Если анти-HCV антитела обнаруживаются, наличие РНК HCV (или альтернативного сor-антигена HCV, если анализы на выявление РНК HCV недоступны), следует определить для выявления пациентов с постоянной инфекцией. В настоящее время большинство лабораторий используют двухступенчатый подход, что включает в себя флеботомия и тест на антитела на этапе 1, а также флеботомия и тест на РНК HCV на этапе 2. В результате значительная часть пациентов с антителами против HCV никогда не получает подтверждение теста на РНК HCV. Поэтому тестирование на РНК HCV следует применять, когда это возможно, при определении анти-HCV антител.
Сухие капли крови могут использоваться для сбора образцов цельной
крови для выявления ИФА анти-HCV антител в центральной лаборатории. Второе место на той же карте может быть использовано
для тестирования на РНК HCV, что позволяет провести тестирование на анти-HCV антитело-положительных образцах. Такие анализы могут
упростить алгоритмы тестирования, увеличить диагностические показатели и облегчить связь с лечением, особенно в районах с низким и
средним уровнем доходов и социально незащищенными когортами, такие как люди, употребляющие инъекционные наркотики. В зависимости от относительной стоимости, прямой тест на РНК HCV и тестирование у пациента может рассматриваться как замена скрининга, основанного на тестировании анти-HCV антител путем прямой идентификации пациентов с вирусом.
Современная терапия гепатита С (2018)
РЕКОМЕНДАЦИИ EASL
-
- Стратегии скрининга HCV-инфекции должны определяться в соответствии с местной эпидемиологии инфицирования HCV, в идеале в рамках национальных планов (А1).
- Стратегии отбора HCV-инфекции могут включать отбор населения с риском инфицирования, тестирования при рождении и общее тестирование населения в районах промежуточной и высокой серопрофилактики (≥ 2-5%) (В2).
- Скрининг на инфицирование HCV должен основываться на выявлениианти-HCV антител в сыворотке крови или плазме с помощью ферментного иммунологического анализа (А1).
- Скрининг анти-HCV антител должен быть предложен с
учетом профилактики, ухода и лечения (A1). - Цельная кровь, отобранная на сухих каплях крови, может
использоваться как альтернатива сыворотке или плазме,
полученной путем венепункции для тестирования на анти-HCV антител,после отправки в центральную лабораторию, где будет проводиться иммуноферментный анализ (А2). - Вместо классических ферментных иммунологических анализов могут быть использованы БДТ с применением сыворотки, плазмы,капиллярной крови или слюны для облегчения скрининга анти-HCV антител и улучшить доступ к медицинскому обслуживанию (А2).
- Если анти-HCV антитела обнаруживаются, следует определить наличие РНК HCV, или, как альтернатива cor-антигена HCV (если анализы РНК HCV не доступны и / или невозможны) в сыворотке крови или плазме, чтобы выявить пациентов с постоянной инфекцией (А1).
- Вся кровь, отобранная на сухих каплях крови, может использоваться как альтернатива сыворотке или плазме, полученной путем венепункции для тестирования на РНК HCV, после отправление в центральную лабораторию, где проводится молекулярный тест (А2).
- Тестирование на РНК HCV у пациентов, определяют анти-HCV антитело-положительное, следует применять для увеличения связи с уходом (B1).
- Скрининг на анти-HCV антител для HCV-инфекции можно заменить анализом РНК HCV с точкой ухода с нижней границей выявления ≤1000 МЕ / мл (3,0 Log10 IU / мл) или теста на cor-антиген HCV, если такие анализы доступны и стратегия проверки окажется рентабельной (С2).