
Бронхообструктивный синдром наблюдается при самых различных заболеваниях респираторной системы и оказывает существенное влияние на их клиническую картину и эффективность лечения.
ХОБЛ и БА
Бронхиальная астма(БА) и хроническая обструктивная болезнь легких (ХОБЛ) являются двумя самостоятельными хроническими заболеваниями респираторной системы. Однако, несмотря на вполне определенные различия БА и ХОБЛ в механизмах развития и клинических проявлениях эти два заболевания имеют некоторые схожие черты. Кроме того, возможно и часто встречаемое сочетание этих двух заболеваний у одного человека, что затрудняет практическую работу, даже опытного врача. И спустя диагностика больного, в первую очередь должна быть направлена на исключение двух основных причин БОС – БА и ХОБЛ. Зачастую, только при динамическом наблюдении за пациентом появляется возможность провести дифференциальный диагноз между этими двумя заболеваниями [10].
Спирометрия после применения бронходилататора, также необходима для диагностики и определения степени тяжести ХОБЛ, но к сожалению, она не является методом дифференциальной диагностики с БА.
 Сложности дифференциации этих двух заболеваний связаны с появлением в прошлом такого понятия как «астмоидный бронхит» или «астматический бронхит», которое характеризовало случаи проявления БА и ХОБЛ у одного пациента.
Сложности дифференциации этих двух заболеваний связаны с появлением в прошлом такого понятия как «астмоидный бронхит» или «астматический бронхит», которое характеризовало случаи проявления БА и ХОБЛ у одного пациента.
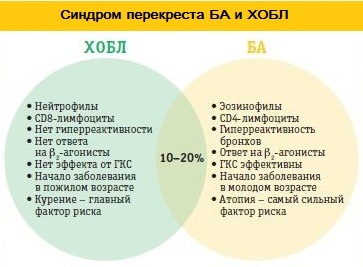
В начале 2014г.на сайтах Global Initiative for Asthma ( Глобальная инициатива по бронхиальной астме) и Global initiative for Obstructive Lung Disease (Глобальная инициатива по хронической обструктивной болезни легких) был издан документ, посвященный синдрома перекрестка БА и ХОБЛ (СПБАХ).
Частота СПБАХ составляет около 20% случаев у больных (рис.3)[6].
Табл. 2 [11] Основные дифференциально-диагностические признаки БА и ХОБЛ
| Таблица 2. Основные признаки характерные для БА и ХОБЛ | ||
| Признаки | БА | ХОБЛ |
| Возраст, начало заболевания | Молодой | Средний (после 40 лет) |
| Респираторная симптоматика | Вариабельность симптомов, провоцирующие факторы | |
| ФВД | Вариабельное ограничение воздушного потока | Стойкое ограничение воздушного потока (ОФВ1/ФЖЕЛ<0.7 после применения бронходилататоров) |
| ФВД вне симптомов | Не нарушена | Нарушена |
| Анамнез(семейный) | Ранее установленный диагноз БА, наличие атопии, в том числе у родственников | Ранее установленный диагноз ХОБЛ (бронхита, эмфиземы) |
| Течение заболевания | Отсутствие ухудшения со временем, спонтанные улучшения, хороший ответ на бронходилататоры | Прогрессирование заболевания, неполный ответ на бронходилататоры |
| Рентгенография легких | Отсутствие изменений | Признаки эмфиземы |
| Данные спирометрии | Выраженное ограничение воздушного потока после применение бронходилататора в сравнении с исходным значением или другие подтверждения вариабельности ограничения воздушного потока | ОФВ1/ФЖЕЛ<0.7 после применения бронходилататоров |
Указанные выше признаки являются наиболее информативными в дифференциальной диагностике БА и ХОБЛ. При определении трех и более признаков БА или ХОБЛ позволяет заподозрить соответствующее болезни. В ситуациях же определения меньшего количества признаков в пользу БА или ХОБЛ предполагается наличие СПБАХ. В случаях выделения СПБАХ и при преобладании признаков БА делают акцент на ингаляционные глюкокортикостероиды но не бронходилататоры длительного действия в виде монотерапии, в ситуациях преобладания симптомов ХОБЛ – наоборот, назначают лечение бронходилататорами или комбинированную терапию, но не ИГКС в виде монотерапии.
Одновременно с БА и ХОБЛ наличие БОСС требует исключения возможности других легочных и внелегочных заболеваний (табл.3).
| Таблица 3. Основные причины БОС ( нозологические формы и синдромы | |
| Легочные | Внелегочные |
| Острый бронхит | Сердечная недостаточность |
| Пневмония | ГЭРБ |
| ХОБЛ | Системные васкулиты |
| БА | Лекарственные ИБО |
| Бронхоэктазы | Лимфопролиферативные заболевания с поражением бронхопульмональных узлов |
| Бронхолегочный аспергиллез | Аномалии крупных сосудов (легочная артерия, аорта) вызывающие компрессию крупных бронхов |
| Бронхолегочный рак | |
| Таблица 4. Основные клинические проявления поражения легких при системных заболеваниях | |
| Заболевания | Характер поражения легких |
| Системная красная волчанка | Пневмониты, дисковидные ателектазы, плеврит |
| Системная склеродермия | Легочный фиброз |
| Полимиозит (дерматомиозит) | Пневмонии (гиповентиляция из-за слабости дыхательных мышц, риск аспирации) |
| Узелковый артериит | БОСС (астматический вариант заболевания) |
| Ревматоидный артрит | Легочный фиброз |
| Синдром Чарга-Стросса | БОСС (эозинофильный инфильтрат) |
| Синдром Вегенера | БОСС легочные инфильтраты, поражение верхних дыхательных путей (синусит, ларингит) |
Диагностика каждого проявления основывается на клинических признаках, которые характерны для того или иного заболевания (внелегочная симптоматика, прием лекарственных препаратов и пр.)
Бронхоэктазы вероятны у больных с хроническим бронхитом или ХОБЛ, в случаях частых рецидивов с выделением обильной гнойной мокроты или кровохарканьем. Для того, чтобы верифицировать бронхоэктазы рекомендуется проведение компьютерной томографии органов грудной клетки.
Пневмомикоз. Одним из характерных признаков пневмомикоза является БОСС (особенно при аспергиллезе), который часто интерпретируется как бронхиальная астма с назначением соответствующей терапии. Но при отсутствии должного эффекта и резистентности БОСС к лечению, особенно, если присутствуют другие признаки (эозинофилия, иммунодефицит и пр.), указывает на иную природу БОСС и необходимость проведения дифференциальной диагностики.
Саркоидоз относят к системным заболеваниям невыясненной этиологии. При исследовании функции внешнего дыхания (ФВД) практически у 44% пациентов обнаруживаются обструктивные нарушения в дистальных дыхательных путях, как снижение объемной скорости выдоха на уровне 75% ФЖЕЛ. При прогрессировании саркоидоза развиваются выраженные нарушения вентиляционной функции, как правило, по рестриктивному типу. Сдавление лимфатическими узлами стенок бронхов может привести не только к обструктивным нарушениям, но и к развитию зон гиповентиляции и ателектазам.
Сердечная недостаточность в ряде случаев (левожелудочковая недостаточность, застой в малом круге) может сопровождаться БО («застойное набухание» бронхиальной слизистой) у больных с различной сердечной патологией (ишемическая болезнь сердца, кардиомиопатии, клапанные пороки). Обращает внимание, что бронходилататоры при этом оказывают значительно менее выраженный клинический эффект по сравнению с диуретиками.
Бронхолегочный рак является частой причиной БОС при сужении просвета крупного бронха на 2/3. Иногда при заболевании бронхолегочным раком ставят диагноз БА, назначают ГКС и бронхолитики, которые в последствии не оказывают терапевтического эффекта. В таких случаях обращают внимание на характер кашля (непродуктивный мучительный, кровохарканье) и присутствие паранеопластических проявленный (гинекомастия, тромбоцитоз, гипертрофическая артропатия).
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) может сопровождаться рядом отоларингологических (охриплость голоса, сухость в горле, тонзиллит, синусит, белый налет на языке) и легочных симптомов (кашель, отдышка, чаще возникающие в положении лежа). В следствие бронхоспазма ГЭРБ может ухудшать течение БА. Тяжелые формы БОСС, могут быть вызваны микроаспирацией (синдром Мендельсона), которые выражаются в двух вариантах — астматическом и обтурационном. Также тяжелый бронхообструктивный синдром может быть вызван рефлюкс-эзофагитом. В данном случае при диагностике помогают жалобы пациента (изжога, отрыжка, дисфагия, боли по ходу пищевода и кашель) и своевременно проведенное рентгенологическое обследование пищевода и эзофагогастроскопия [12].
Ятрогенный БОСС может быть вызван препаратами различных фармакологических групп. К подобным препаратам можно отнести: ацетилсалициловую кислоту и другие НПВС препараты,
b – адреноблокираторы, ацетаминофен, ампицилин, ранитидин, гидрокортизон, дипиридамол, нитрофураны, кромогликат, сульфасалазин, тимолол ( глазные капли), препараты Vincaalcaloides [13]. При применении лекарственных препаратов возможно развитие различных патогенетических механизмов, которые могут стать причиной ПОТОМУ.
Системные заболевания могут стать причиной развития бронхообструктивного синдрома с разнообразными клиническими проявлениями — плевриты, дыхательная недостаточность, легочные инфильтраты и др.( табл. 4).
Список литературы:
- Дуков Л.Г., Борохов А.Ы. Диагностические и лечебно-тактические ошибки в пульмонологии. М.: Медицина, 1988, с. 198. / Dukov L. G., Borokhov A. I. Diagnosticheskie i lechebno-takticheskie oshibki v pul’monologii. M.: Meditsina, 1988; s. 198. [in Russian]
- Cabral LF, d’elia TC, Marins DS et al. Pursed lip breathing improves exercise tolerance in COPD: a randomized crossover study. Eur J Phys Med Rehabil 2015; 51 (1): 79-88.
- Netter FH. Farbatlanten der Medizin. Band 4. Atmungsorgane. Georg Thieme Verlag 1982.
- Вотчал Б.Е. Очерки клинической фармакологии. М.: Медгиз, 1963. / Votchal B. E. Ocherki klinicheskoi farmakologii. M.: Medgiz, 1963. [in Russian]
- Черняк А.В. Клиническая значимости спирометрии при хронической обструктивной болезни легких. Практ. пульмонология. 2014; 4: 24-7. / Cherniak A. V. Klinicheskaia znachimost’ spirometrii pri khronicheskoi obstruktivnoi bolezni legkikh. Prakt. pul’monologiia. 2014; 4: 24-7. [in Russian]
- Global Initiative for Chronic Obstructive Pulmonary Disease (GOLD). Global Strategy for Diagnosis, Management and Prevention of COPD. Updated 2014; http://www.goldcopd.org
- Hardie JA, Buist AS, Vollmer WM et al. Risk of over-diagnosis of COPD in asymptomatic elderly never-smokers. Eur Respir J 2002; 20 (5): 1117-22.
- Aggarwal AN, Gupta D, Agarwal R et al. Comparison of the Lower Confidence Limittothe Fixed-Percentage Method for Assessing Airway Obstruction in Routine Clinical Practice. Respir Care 2011; 56: 1778.
- Сурок С.Л., Горбунова М.В., Малявин А.Г. Бронхообструктивный синдром в современной практике врача-терапевта. Терапия. 2017; 1 (11): 47-53. / Babak S. L., Gorbunova M. V., Maliavin A. G. Bronkhoobstruktivnyi sindrom v sovremennoi praktike vracha-terapevta. Terapiia. 2017; 1 (11): 47-53. [in Russian]
- Магазаник Н.А. Диагностика без анализов и врачевание без лекарств. М., 2014. / Magazanik N. A. Diagnostika bez analizov i vrachevanie bez lekarstv. M., 2014. [in Russian]
- Белевский А.С. Синдром перекреста бронхиальной астмы и хронической обструктивной болезни легких (по материалам совместного документа рабочих групп экспертов GINA и GOLD). Практ. пульмонология. 2014; 2: 12-9. / Belevskii A. S. Sindrom perekresta bronkhial’noi astmy i khronicheskoi obstruktivnoi bolezni legkikh (po materialam sovmestnogo dokumenta rabochikh grupp ekspertov GINA и GOLD). Prakt. pul’monologiia. 2014; 2: 12-9. [in Russian]
- Lapa MS, Júnior RR, Fiss Е. Bronchial hyperreactivity in patients with gastroesophageal reflux disease. J Bras Pneumol 2005; 31: 4.
- Özkan M, Dweik RA, Ahmad DM. Drug-induced lung disease. От Кливом Clin J Med 2001; 68: 9.
- Л.Ы.Дворецкий, Н.А.Черкасова. Больной с бронхообструктивным синдромом в практике терапевта. Справочник поликлинического врача. 2017; 02: 6-12
- con-med.ru/magazines/physician/physician-02-2017/bolnoy_s_bronkhoobstruktivnym_sindromom_v_praktike_terapevta/