Бронхообструктивный синдром (БОС) или синдром бронхиальной обструкции это патологическое состояние связанное с нарушением воздушного поток ( бронхиальной проходимости) и последующим увеличением сопротивления потока воздуха при вентиляции (БОСС).
Понятые бронхообструктивный синдром является наиболее емким и предпочтительным относительно таких терминов, как «бронхоспастический синдром», «бронхоспазм», «астмоидный синдром», они, безусловно, являются одним из патогенетических вариантов БОСС, но не исчерпывают других механизмов развития БОСС.

Можно разделить на две условные категории пациентов с проявлениями БОСС: первая категория больных, у которых БОСС является следствием ранее верифицированного заболевания; вторая же категория, это пациенты с наличием бронхиальной обструкции, когда БОСС диагностирована впервые и этимология заболевания, при первом общении остается не всегда ясной. В таких ситуациях, существует необходимость поиска причин заболевания бронхообструктивным синдромом и проведении дифференциальной диагностики с различными заболеваниями которые, как правило, сопровождают развитие БОСС.
Для лечащего врача важно четкое понимание патогенетических механизмов ухудшения бронхиальной проходимости относительно каждого конкретного случая БОСС. Следовательно, эффективная помощь не возможна, без четкого определения причины, и как следствие выбора оптимальной тактики ведения больного, исходящей из патогенетического варианта БОС ( Табл.1).
Основные патогенетические механизмы БОСС:
| Таблица 1. Механизмы бронхообструктивного синдрома | |
| 1. | Воспалительное набухание слизистой (инфекционное, неинфекционное) |
| 2. | Застойное набухание слизистой |
| 3. | Скопление густого вязкого секрета в просвете бронхов |
| 4. | Бронхоспазм |
| 5. | Перибронхиальный фиброз (повышенное сопротивление дыхательных путей) |
| 6. | Уменьшение эластической отдачи и эластической поддержки |
| 7. | Внутрибронхиальная обструкция |
Спазм гладкой мускулатуры и гиперсекреция слизи может возникать при инфекционном (ОРВИ, хроническое обструктивное болезни легких, бронхит, пневмония, туберкулез и пр.) так и не инфекционном (иммунном) воспалении. В основе неинфекционного набухания чаще всего лежит наличие у больных бронхиальной астмы (БА), анафилактического шока (вакцины, лекарственные препараты и пр.), поражения легких при системных заболеваниях, а также присутствие экзогенного аллергического альвеолита и бронхолегочного аспергиллеза.
Застойное набухание бронхиальной слизи могут быть следствием гемодинамических нарушений (сердечно-сосудистые заболевания с развитием сердечной недостаточности). Данный патогенетический механизм отличается вот вторых (бронхоспазм, воспаление), тем, что выраженный терапевтический эффект оказывает коррекция сердечной недостаточности более, чем использование бронхолитиков.
Усугублению имеющейся бронхиальной обструкции (БО) и нарушению бронхиальной проходимости способствует скопление бронхиального секрета с отрицательными реологическими свойствами (вязкость, адгезивность).
Основным патогенетическим механизмом при БОСС, реализующим бронхоконстрикторный эффект через b2-рецепторы и М-холинорецепторы является бронхоспазм. Последние локализуются на гладкомышечных и бронхиальных железистых клетках, в связи с этим, некоторые раздражители приводят к бронхоконстрикции и повышают выработку бронхиального секрета, т.е. причиной БОСС могут появятся сразу несколько патогенетических механизмов.
Изменение бронхиальной проходимости и уменьшение эластической отдачи и эластической поддержки, может произойти в результате наличия эмфиземы, которая нарушает эластические свойства легких.
Перибронхиальный фиброз, при котором легочная ткань заменяется соединительной, также вносит свою лепту в формирование БОСС, в связи с повышением сопротивления дыхательных путей.
Одним из необратимых механизмов в развитии локальной ИБО является сдавление мелких бронхов и бронхиол эмфизематозными буллами (экспираторный коллапс дыхательных путей), может быть вследствие наличия опухоли, присутствия инородного тела, компрессии бронха извне и др.
Ключевые клинические проявления БОС
Очень важно, для клинического врача, вовремя заподозрить и выявить действительную причину ПОТОМУ, на основе тщательного исследования больного. Но при этом следует разделить субъективные симптомы
(такие, как жалобы больного и пр.) и объективные признаки наличия БОСС. Кашель, отдышка, отделение мокроты сами по себе не являются прямыми указателями на наличие ПОТОМУ, хотя и являются основными проявлениями хронической обструктивной болезни легких (ХОБЛ).
К основным клиническим проявлениям БОС относятся:
- удлинение фазы выдоха;
- появление экспираторных шумов в виде свистящего, шумного дыхания при аускультации или слышного на расстоянии, рассеянных сухих хрыпов.
- приступы удушья;
- сухой приступообразный и малопродуктивный кашель;
- участие вспомогательной мускулатуры при дыхании;
- тимпанический оттенок перкуторного звука;
- отдышка, как правило экспираторного характера;
Кроме уже перечисленных признаков, для диагностирования БОСС нужны данные спирометрии.
Удлиненный выдох
При снижении объема форсированного выдоха за 1-ю секунду (ОФВ1)< 80% от положенной величины и отношения ОФВ1/ФЖЕЛ ( форсированной жизненной емкости легких) < 70% констатируется бронхиальная обструкция. Снижение модифицированного индекса Тифно (отношение ОФВ1/ФЖЕЛ)<70% является наиболее ранним проявлением, даже при наличии высокого показателя ОФВ1.Эти показатели являются диагностическим критерием ПОТОМУ и служат для определения степени ее тяжести. При аускультации же пациента обращают внимание на продолжительность выдоха, так как в зависимости от выраженности БО, на себя обращает внимание удлиненный выдох. Что в пропедевтике означает «жесткое дыхание. К сожалению данный аускультативный феномен, не всегда правильно интерпретируется и адекватно оценивается клиническими врачами, т.е. часто по данным объективного обследования в амбулаторных картах записывают «дыхание жесткое» или «хрыпов нет» в не зависимости от определенного диагноза.
Появление экспираторных шумов
Появление сухих хрыпов при аускультации является однозначным признак БОСС. Проходящие потоки воздуха определяют продолжительность и тональность возникающим звукам (в силу этого аускультативная картина сухих хрыпов похожа на свист, гудение или жужжание). При наличии вязкого секрета в бронхиолах и мелких бронхах слышны высокочастотные свистящие хрипы. Более низкочастотные, басовые хрипы образуются в крупных и средних бронхах.
В ряде случаев сухой хрипы лучше прослушиваются в горизонтальном положении (для повышения внутригрудного давления) и при форсированном выдохе. Следовательно, при аускультации больных с подозрением на наличие БОСС рекомендуется совершение подобных «маневров». Бывает, что и сам больной подсказывает врачу о необходимости аускультации в горизонтальном положении, жалуясь на наличие хрыпов или свиста в положении лежа. Возникновение хрыпов при форсированном дыхании может появятся и у здоровых людей, как результат динамической компрессии бронхов и может служит причиной заблуждений. Но в подобных случаях, у пациентов свободный тихий выдох, а при усилении выдоха нарастает эго громкость и начинают прослушиваться обильные полифонические хрипы. У больных с диффузной ИБО шумы на выдохе слышны и в состоянии покоя, а при усилении выслушиваются единичные монофоничные хрипы (более легкая сдавливаемость бронхов, в отличии от здоровых людей), с увеличением же экспираторного напряжения проявляются дополнительные монофонические хрипы. В результате глубже выраженной компрессии прослушиваются и полифонические хрипы. Также следует обращать внимание на то, что наряду с диффузными сухими хрипами при аускультации они могут быть локализованными или блуждающими. Случаи, когда сухой хрипы локализованы (иногда единичный писк) и выслушиваются в одном и том же месте, может служит подозрением на локальную БУ (инородное тело, опухоль, рубцовую деформацию, а также компрессию бронха извне – лимфоузлы и др.)
Свистящее дыхание (wheezing)
Как правило свистящее дыхание и наличие экспираторной отдышки возникает при обструкции мелких бронхов (бронхиол) и является клинически очевидным признак наличия диффузной БУ. Однако случается, что wheezing выслушивается и при обструкции верхних дыхательных путей или при патологии голосовых связок. Сами пациенты не всегда сообщают о наличии подобной проблемы, и врачу при расспросе больного необходимо самостоятельно уточнят о наличии «посвистывания» или «писка» при дыхании.
Дыхание сквозь сомкнутые губы
В некоторых случаях самым больным интуитивно инициируется дыхание через сомкнутые губы или «сложенные в трубочку».
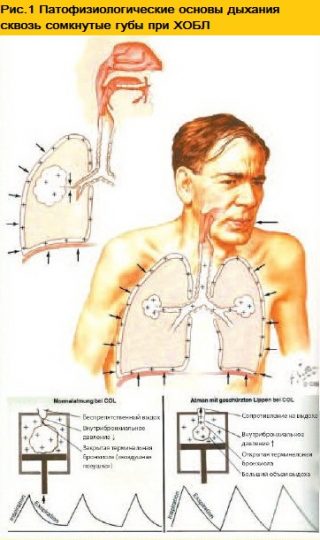 При подобном маневре больной субъективно ощущает, что дыхание становится более комфортным. Эту особенность изучали клиницисты прошлого, стремясь найти клинические особенности у пациентов с легочными патологиями.
При подобном маневре больной субъективно ощущает, что дыхание становится более комфортным. Эту особенность изучали клиницисты прошлого, стремясь найти клинические особенности у пациентов с легочными патологиями.
Часто подобный способ дыхания наблюдается у пациентов с ХОБЛ, при наличии эмфиземы.
При этом снижается эластичность легких, а воздушность альвеол повышается, поэтому увеличивается риск преждевременного экспираторного закрытия дыхательных путей или, так называемой «воздушной ловушки».
Последняя же лежит в основе легочной гиперинфляции (ЛГИ) развивающейся из-за неполного опорожнения альвеол (статическая ЛГИ) или недостаточного времени выдоха в силу ограничения экспираторного воздушного потока (динамическая ЛГИ).
Дыша сквозь сомкнутые губы больной создает сопротивление на выдохе, приводящее к повышению внутрибронхиального давления позволяя мелким бронхам не закрываться преждевременно.
Рандомизированные исследования показали, что подобное дыхание улучшает толерантность к нагрузке и уменьшает динамическую ЛГИ, у пациентов с ХОГЛ, что субъективно облегчает дыхание.
Набухание шейных вен
Еще одним признак ПОТОМУ является набухание шейных вен при совершении выдоха в положении полусидя или даже стоя. Но стоит отличать случаи постоянного набухания шейных вен вне зависимости от фаз дыхания, что указывает на вероятность наличия правожелудочковой недостаточности у пациентов имеющих обструктивные заболевания легких, клапанных пороках сердца, при выпотном перикарде или кардиомиопатиях. В силу того что физикальное обследование имеет ряд ограничений, в клинической практике диагностика БОС проводится при помощи спирометрии форсированного выдоха или фиксированной спирометрии (рис. 2) [5].
Степень воздушной ловушки при БОСС оценивают опираясь на величину показателя ОФВ1/ФЖЕЛ: выраженная – ОФВ1/ФЖЕЛ<0,5; умеренная — 0,5<ОФВ1/ФЖЕЛ<0,7.
Однако обследование пожилых лиц используя фиксированное значение ОФВ1/ФЖЕЛ для определения ограничения потока воздуха иногда производит к гипердиагностике, так как при обследовании людей старше 70 лет (не курящих и не имеющих респираторных симптомов) снижение показателя ОФВ1/ФЖЕЛ<0,70 выявили в 35% случаев. У людей старше 80 лет, этот процент увеличился до 50%. У обследованных моложе 45 лет использование фиксированных значений, напротив производит к гиподиагностике БОСС (при анализе 27 307 спирометрических исследований ПОТОМУ что была обнаружена в 322 случаев с НГН, но не фиксированного значения) [8]. Однако, вероятность ошибки диагностики ХОБЛ, при использовании критерия ОФВ1/ФЖЕЛ<0,70 не высок, в силу того, что окончательный диагноз устанавливают учитывая полную клиническую картину заболевания и анализ факторов риска.
На практике чаще всего БОСС подразделяют на несколько фенотипов [9]:
1. Инфекционный (ОРВИ, бронхит, бронхиолит, пневмония, хроническое обструктивное болезни легких, туберкулез и пр.).
2. . Аллергический (бронхолегочный аспергиллез, экзогенный аллергический альвеолит, бронхиальная астма).
3. Обтурационный (наличие инородного тела в просвете бронха).
4. Гемодинамический (наличие застоя в легких по причине сердечной недостаточности).
Также, по длительности течения:
- острый (менее 10 дней);
- затяжной (более 10 дней);
- рецидивирующий;
- непрерывно рецидивирующий;
По выраженности обструкции (на основании данных спирометрии):
- легкая степень;
- среднетяжелая;
- тяжелая;
- скрытая бронхообстукция.