ВИЧ-инфицированный человек, который не получает АРТ терапию, каждый день своей жизни самопроизвольно инфицируется, примерно миллиард клеток инфицируется ВИЧ. В процессе инфицирования задействован вирусный поток, продуцируемый клетками со скоростью примерно 100 миллиардов вирионов в сутки. Множество инфицированных клеток умирают в течение суток – примерно каждый 20-й CD4-лимфоцит, около 5% от числа CD4-клеток. Необходимость восполнять такие потери является серьезной нагрузкой для иммунной системы организма.
Впрочем, еще до недавнего времени не было ясно, почему одни инфицированные CD4-клетки живут долго, а другие стремительно «сгорают», выпуская колоссальное количество вируса. Более того, оказались не вполне верными сами представления о том, что поддержание инфекции заключается в том, что свободные вирусные частицы в кровеносном русле инфицируют CD4-клетки.
Большое количество CD4-лимфоцитов непрерывно циркулируют между кровеносным руслом и лимфоидной системой, находясь в лимфоидной ткани непрерывно не более 12-18 часов. Сегодня мы знаем, что большая часть инфицирования клеток происходит не в кровотоке, а именно в лимфоидных тканях.
Инфицирование CD4-лимфоцита в кровотоке свободной вирусной частицей не просто менее вероятно, но еще и скорее приведет к тому, что этот CD4-лимфоцит останется покоящейся клеткой – станет резервуаром ВИЧ. Напротив, компактно находящиеся в лимфоидной ткани клетки с куда большей вероятностью становятся разрешающими – такими, где реализованы все необходимые условия для дальнейшей репликации, и где вирус в дальнейшем успешно реплицирует. А вот инфицирование свободным вирионом, где бы это ни произошло, скорее приведет к образованию непермицирующей клетки, такой, где массивная репликация скорее не будет происходить, и вероятность длительного выживания такой клетки довольно высока.

Итак, вероятность быстрой гибели CD4-клетки зависит и от места и способа инфицирования. С большей вероятностью будут гибнуть те клетки, что инфицировались в лимфоидной ткани, в условиях многочисленных сигналов воспаления со стороны соседних клеток.
В лимфоидной ткани есть и особенности передачи вируса от клетки к клетке. Преимущественно передача происходит не при контакте со свободной вирусной частицей, а при непосредственном контакте клеток, через так называемые вирусологические синапсы. Данный способ инфицирования примерно в 100-1000 раз эффективнее, чем инфицирование клетки вирусной частицей.
Четыре типа вирусологических синапсов при инфицировании клеток разного рода
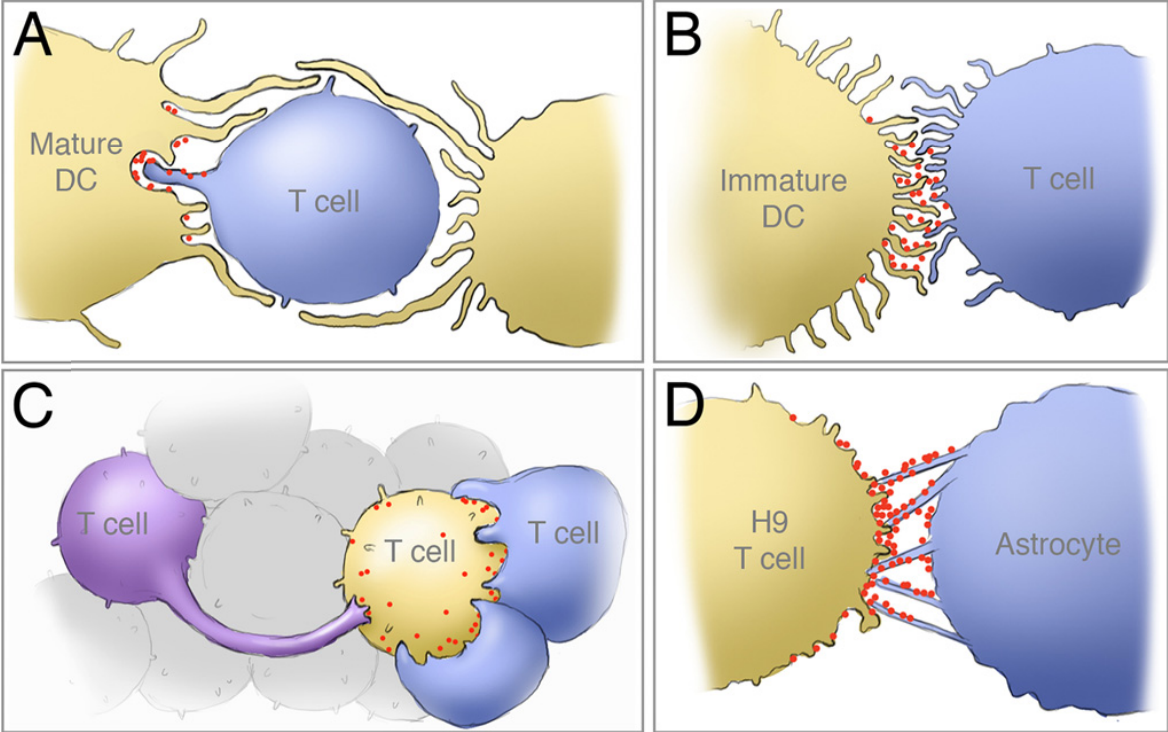
Схема четырех типов вирусологических синапсов при инфицировании разных видов клеток по данным электронной микроскопии. A – зрелая дендритная клетка и T-лимфоцит; B – незрелая дендритная клетка и инфицируемый T-лимфoцит; С – T-лимфoциты; D – мембранные мoстики между астроцитом и инфицирующей CD4-клеткoй.
Dо T, Murphy G, Earl LA. и др. Thrее-dimensiоnal imaging оf HIV-1 virolоgical synapses reveals membrane architectures invоlved in virus transmission. J Virol. 2014 Sep;88(18):10327-39.
Гибель CD4-лимфоцита, как оказалось, минимально связана с прямым действием вируса или с процессом массивной репликации вируса в клетке. Основной причиной гибели оказался запуск апоптоза (5%) или пироптоза (95%) – программируемой воспалительной гибели клетки.
Пироптоз — в гибели CD4-клеток явление значительно более частое. Этот термин можно перевести как «смерть в огне». Это не просто гибель клетки, это гибель, сопровождающаяся массивным выбросом воспалительных белков, которые «передают» сигнал тревоги клеткам вокруг, запуская и в них воспалительный процесс. И эта активация клеток непосредственно способствует тому, что клетка станет разрешающей и погибнет менее чем через сутки с вероятностью 95%, а до момента своей гибели такая клетка будет продуцировать вирус в колоссальных количествах.
Соотношение непермиссивных и разрешающих клеток в лимфоидной ткани примерно 20 к 1 – лишь малая часть CD4-лимфоцитов продуктивно инфицируется, активно выделяет вирус и быстро гибнет. Заметим, что не все клетки с CD4 рецептором, активно продуцирующие вирус, одинаково быстро гибнут, и выше мы говорили именно о сценариях для T-хелперов. Моноцитарные макрофаги, например, могут продуцировать вирус многие недели, клетки микроглии в центральной нервной системе – месяцы, а возможно, что и годы.
Сегодня мы понимаем, что патогенез СПИДа в части истощения CD4-лимфоцитов, в большей мере связан с запрограммированными клеточными реакциями и значительно в меньшей с непосредственным цитотоксическим действием вируса.
Коль скоро так велика роль пироптоза в гибели CD4-клеток, то логично предположить, что данный процесс может являться потенциальной терапевтической мишенью. На подавление пироптоза направлено действие экспериментального ингибитора капсазы-1 VX-765. Исследователи компании InvioGen продемонстрировали, что VX-765 эффективно предотвращает пиротоксическую смерть CD4 Т-клеток. Применение такового препарата потенциально может нести выгоды для людей, начинающих терапию при высокой вирусной нагрузке и низком иммунном статусе.
Vidya Vijayan KK, Karthigeyan KP, Tripathi SP, Hanna LE. Pathophysiology of CD4+ T-Cell Depletion in HIV-1 and HIV-2 Infections. Front Immunol. 2017 May 23;8:580. PMID: 28588579.
Doitsh G, Greene WC2. Dissecting How CD4 T Cells Are Lost During HIV Infection. Cell Host Microbe. 2016 Mar 9;19(3):280-91. PMID: 26962940.
Galloway NL, Doitsh G, Monroe KM. и др. Cell-to-Cell Transmission of HIV-1 Is Required to Trigger Pyroptotic Death of Lymphoid-Tissue-Derived CD4 T Cells. Cell Rep. 2015 Sep 8;12(10):1555-1563. PMID: 26321639.
Doitsh G, Galloway NL, Geng X. и др. Cell death by pyroptosis drives CD4 T-cell depletion in HIV-1 infection. Nature. 2014 Jan 23;505(7484):509-14. PMID: 24356306.
Anderson DJ, Le Grand R. Cell-associated HIV mucosal transmission: the neglected pathway. J Infect Dis. 2014 Dec 15;210 Suppl 3:S606-8. PMID: 25414413
Coffin J, Swanstrom R. HIV pathogenesis: dynamics and genetics of viral populations and infected cells. Cold Spring Harb Perspect Med. 2013 Jan 1;3(1):a012526. PMID: 23284080.
Do T, Murphy G, Earl LA. и др. Three-dimensional imaging of HIV-1 virological synapses reveals membrane architectures involved in virus transmission. J Virol. 2014 Sep;88(18):10327-39. PMID: 24965444.
по материалам https://hiv.plus/