Резюме. 20-22 мая 2021 состоялась научно-практическая конференция «Актуальные вопросы современной диабетологии», организатором которой выступила Украинская диабетологической ассоциация. В рамках первого дня конференции, который состоялся 20 мая, Борис Маньковский выступил с докладом, которая касалась современных возможностей интенсификации инсулинотерапии сахарного диабета 2-го типа в свете обновленного гайдлайны ADA 2021
актуальность
20-22 мая 2021 состоялась научно-практическая конференция с международным участием «Актуальные вопросы современной диабетологии», программа которой включала обсуждение таких важных тем современной диабетологии, как:
- успехи и нерешенные вопросы современной диабетологии;
- острые и хронические осложнения сахарного диабета (СД)
- сопутствующие заболевания у больных СД;
- клинический опыт диагностики и лечения СД;
- современные возможности диагностики и лечения СД и его осложнений.
 В рамках первого дня конференции Борис МаньковскийДоктор медицинских наук, профессор, член-корреспондент Национальной академии медицинских наук Украины, заведующий кафедрой диабетологии Национального университета здравоохранения Украины (НУОЗ) имени П.Л. Шупика, выступил с докладом «Есть ли альтернатива базисно-болюсной инсулинотерапии при СД 2-го типа?», Фокус которой касался современных возможностей инсулинотерапии СД 2-го типа. Как известно, СД 2-го типа является прогрессирующим заболеванием, поэтому на определенных этапах его развития у некоторых пациентов (30-40%) возникает потребность в назначении инсулинотерапии. Согласно последнему гайдлайны Американской диабетической ассоциации (American Diabetes Association — ADA) 2021 при менеджменте пациентов с СД 2-го типа рекомендуется соблюдать общие гликемических целей, которые подходят для большинства небеременных взрослых (таблица) [1]. И если сравнивать обновленный документ с редакциями гайдлайны прошлых лет, то становится понятным, что гликемический цели довольно устойчивыми уже значительное количество времени, и в последние годы только появились два новых показателя: время в целевом диапазоне (TIR) и время ниже целевого диапазона (TBR).
В рамках первого дня конференции Борис МаньковскийДоктор медицинских наук, профессор, член-корреспондент Национальной академии медицинских наук Украины, заведующий кафедрой диабетологии Национального университета здравоохранения Украины (НУОЗ) имени П.Л. Шупика, выступил с докладом «Есть ли альтернатива базисно-болюсной инсулинотерапии при СД 2-го типа?», Фокус которой касался современных возможностей инсулинотерапии СД 2-го типа. Как известно, СД 2-го типа является прогрессирующим заболеванием, поэтому на определенных этапах его развития у некоторых пациентов (30-40%) возникает потребность в назначении инсулинотерапии. Согласно последнему гайдлайны Американской диабетической ассоциации (American Diabetes Association — ADA) 2021 при менеджменте пациентов с СД 2-го типа рекомендуется соблюдать общие гликемических целей, которые подходят для большинства небеременных взрослых (таблица) [1]. И если сравнивать обновленный документ с редакциями гайдлайны прошлых лет, то становится понятным, что гликемический цели довольно устойчивыми уже значительное количество времени, и в последние годы только появились два новых показателя: время в целевом диапазоне (TIR) и время ниже целевого диапазона (TBR).
Таблица. Цели гликемического контроля для большинства пациентов с СД 2-го типа
| Гликемический цели для большинства пациентов с СД 2-го типа | |
|---|---|
| параметр | цель терапии |
| Уровень глюкозы в плазме крови натощак | 4,4-7,2 ммоль / л |
| Уровень глюкозы в плазме крови через 2 часа после еды | <10 ммоль / л |
| HbA1c | ≤7% |
| TIR | > 70% |
| TBR | <4% |
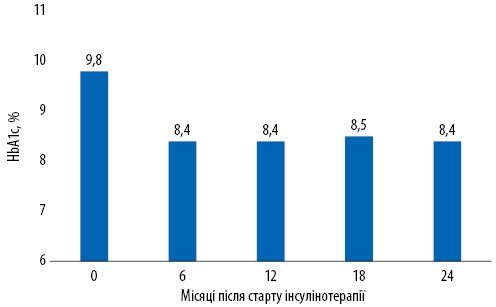
Известно, что даже короткий период гипергликемии оказывает отрицательное влияние на повышение риска развития микро- и макроваскулярных осложнений, поэтому крайне важно достичь компенсации СД, Однако для большинства пациентов гликемический цели недосягаемы, и декомпенсированными остаются значительная часть больных СД, только в 64,2% случаев пациенты достигают гликемических целей — уровень гликозилированного гемоглобина (HbA1c) ≥7,0% [2, 3]. Таким образом, пациенты с СД 2-го типа часто остаются декомпенсированными. Этот факт связан с выбором неправильных стратегий лечения, в частности клиницисты часто назначают вовремя инсулин. Результаты исследования AG Smith и соавторов (2006), в котором были проанализированы данные амбулаторных центров, показали, что инсулинотерапию обычно назначают довольно поздно при уровне HbA1c> 9,8% (рис. 1) [4]. Однако важно понимать, что назначение инсулинотерапии не гарантирует достижения контроля СД. Так, результаты этого же исследования показывают, что даже после назначения инсулина уровень HbA1c снижался до 8,4%, после чего продолжал оставаться в пределах этого значения в течение следующих месяцев (6-24 мес). Эти данные показывают, что существующая проблема в выборе стратегий лечения СД, в частности, после назначения инсулина клиницисты часто считают свою задачу по лечению пациента выполненным. Однако назначение инсулина является лишь половиной дела, поскольку в дальнейшем пациент с СД требует интенсификации инсулинотерапии с подбором наиболее оптимальной дозы инсулина.
Рисунок 1. Данные амбулаторных центров по уровням HbA1c, при которых обычно назначают инсулинотерапию
Сегодня имеющийся прогресс в достижении контроля уровня HbA1c среди больных СД 2-го типа, которые получают инсулинотерапию. Так, по данным 2018, 64% пациентов с СД 2-го типа достигли контроля HbA1c, из которых 13% имели уровень HbA1c ≤7%, а 15% — 7,1-8% (рис. 2) [5]. Кроме того, при менеджменте больных СД 2-го типа важно помнить, что СД — мультифакторне заболевание, которое имеет достаточно сложный патогенез, включая нарушением действия / выработку инсулина, нарушением глюкагоновых ответы, дефицитом инкретинов, повышением реабсорбции глюкозы, повышением продукции глюкозы в печени и нарушениями со стороны центра сытости (рис. 3). Понимание путей патогенеза СД важно для клиницистов, поскольку каждый из гипогликемизирующих препаратов (АГГП) имеет свою звено воздействия и, соответственно, включение АГГП в алгоритм лечения СД требует от клинициста понимания механизма их действия.
Рисунок 2. Контроль HbA1c у больных с СД 2-го типа различных возрастных групп (анализ данных по 2018)
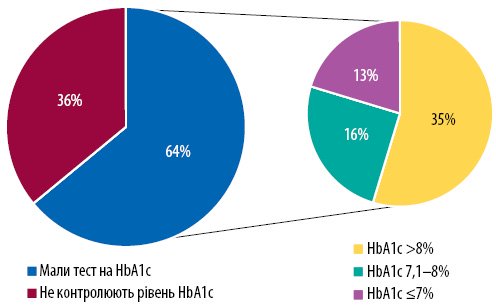
Рисунок 3. Патогенез СД 2-го типа [6]
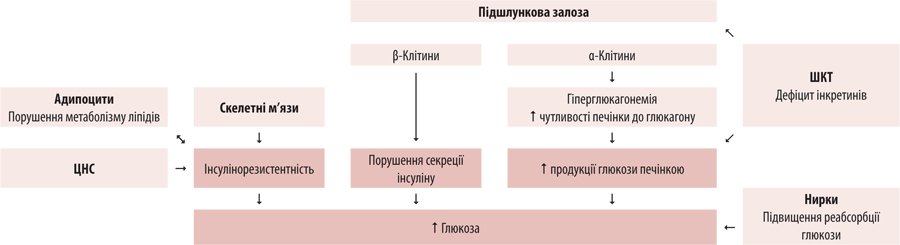
ЦНС — центральная нервная система; ЖКТ — желудочно-кишечный тракт.
Учитывая эти данные, 15 января 2021 в цифровом формате состоялась национальная совещание экспертов, посвященная вопросам оптимизации и безопасности лечения пациентов с СД 2-го типа, логическим продолжением которой стало создание резолюции Национальной совещания экспертов «Новая парадигма лечения СД 2-го типа» , в которой экспертами были даны рекомендации по менеджменту пациентов с СД.
Резолюции Национальной совещания экспертов «Новая парадигма лечения СД 2-го типа»:
- учитывая, что ключевыми звеньями патогенеза СД 2-го типа является не только нарушение функции β-клеток поджелудочной железы и инсулинорезистентность, но и наличие инкретинового дефекта, применение фиксированной комбинации базального инсулина ультратривалои действия и аналога аГПП-1 обеспечивает комплексное воздействие почти на все составляющие патофизиологического процесса;
- при назначении базисно-болюсной инсулинотерапии больному СД 2-го типа и врач, и пациент имеют ряд проблем. Со стороны врача — увеличение времени на обучение пациента соответствующем режима питания и физической нагрузки, необходимость выполнения дополнительного контроля уровня глюкозы в крови с учетом возможности развития скрытых и явных гипогликемии, а также возможное увеличение массы тела вследствие добавления болюсного инсулина. Со стороны пациента — неудобная и утомительное схема лечения, не соответствует его ритма жизни вследствие увеличения количества инъекций и частоты самоконтроля уровня глюкозы, увеличение массы тела, повышение риска гипогликемии;
- в отличие от использования комбинации базального и болюсного инсулина в составе базисно-болюсной инсулинотерапии, назначение фиксированной комбинации базального инсулина ультратривалои действия, а также аналога аГПП-1 ассоциируется с более низким риском гипогликемии и обеспечивает большую комплаентность пациентов за счет уменьшения количества инъекций. Дополнительно сахароснижающий эффект фиксированной комбинации базального инсулина ультратривалои действия и аналога аГПП-1 не уступает базисно-болюсной инсулинотерапии при применении низкой дозы инсулина
- назначения фиксированной комбинации базального инсулина и аналога аГПП-1 может быть первой линией интенсификации терапии, когда базального инсулина недостаточно для контроля диабета. Такая комбинация позволит повлиять на ключевые патогенетические звенья прогрессирования СД 2-го типа и его осложнений. Кроме того, такой вариант лечения связан с меньшим количеством инъекций и ниже риском гипогликемии по сравнению со свободной комбинацией аналога аГПП-1, базального инсулина и с базисно-болюсной инсулинотерапией;
- имплементация этого варианта интенсификации лечения СД 2-го типа в Украине требует проведения научно-практических семинаров, посвященных необходимости улучшения контроля гликемии в лечении СД 2-го типа, и разработка методических рекомендаций по практическим аспектам применения фиксированной комбинации базального инсулина ультратривалои действия и аналога аГПП- 1.
Таким образом, назначение инсулинотерапии требует ее интенсификации, которая предусматривает применение комбинации нескольких АГГП (рис. 4). И приоритетными при интенсификации инсулинотерапии является ее эффективность и минимизация нежелательных явлений — гипогликемии и увеличения массы тела. Возможные режимы интенсификации гипогликемической терапии: базал-плюс, базал-болюс, премикс, фиксированная комбинация базального инсулина и аГПП-1. Кроме того, необходимо помнить, что пациенты с СД 2-го типа — преимущественно лица пожилого возраста, в дополнение к СД имеют также когнитивные нарушения различной степени выраженности, что затрудняет соблюдение ими сложных схем антигипергликемический терапии (АГГТ). Соответственно, интенсификация инсулинотерапии имеет значительное количество барьеров, которые включают не только сложность соблюдения сложных режимов инсулинотерапии, но и риск увеличения массы тела, развития гипогликемии и ухудшения качества жизни [7, 8]. Таким образом, несмотря на все клинические руководства, при недостижении рекомендованных гликемических целей интенсификация инсулинотерапии не происходит, что требует поиска альтернативных вариантов ее интенсификации. Далее спикер остановился на современных альтернативных вариантах интенсификации инсулинотерапии.
Рисунок 4. Интенсификация инсулинотерапии

Список использованной литературы:
- 1. American Diabetes Association (2021) Standards of Medical Care in Diabetes-2021. Diabetes Care; 44 (Suppl. 1): S4-S6. doi: 10.2337 / dc21-Srev.
- 2. Unger S., Cunningham S. (2008) Effect of oxygen supplementation on length of stay for infants hospitalized with acute viral bronchiolitis. Pediatrics; 121 (3): 470-5. doi: 10.1542 / peds.2007-1135.
- 3. American Diabetes Association (2014) Standards of medical care in diabetes-2014. Diabetes Care; 37, Suppl. 1: S14-80. doi: 10.2337 / dc14-S014.
- 4. Smith AG, Russell G., Feldman EL et al. (2006) Lifestyle intervention for pre-diabetic neuropathy. Diabetes Care; 29 (6): 1294-9. doi: 10.2337 / dc06-0224.
- 5. Маньковский Б.Н., Кондрацкая И.М., Соколова Л. К. (2019) Пути улучшения гликемического контроля в Украине с учетом опыта референтных стран. Здоровье Украины «Диабетология, тиреоидологии, метаболические расстройства», № 3 (47), октябрь.
- 6. Cernea S., Raz I. (2011) Therapy in the early stage: incretins. Diabetes Care; 34 (Suppl. 2): S264-71. doi: 10.2337 / dc11-s223.
- 7. Peyrot M., Barnett AH, Meneghini LF et al. (2012) Insulin adherence behaviours and barriers in the multinational Global Attitudes of Patients and Physicians in Insulin Therapy study. Diabet Med .; 29 (5): 682-9. doi: 10.1111 / j.1464-5491.2012.03605.x.
- 8. Russell-Jones D., Pouwer F., Khunti K. (2018) Identification of barriers to insulin therapy and approaches to overcoming them. Diabetes Obes. Metab .; 20 (3): 488-496. doi: 10.1111 / dom.13132.
.
[ad_2]
