Резюме. Приведен обзор рекомендаций NICE 2020 по менеджменту пациентов с буллезным и небульозним импетиго, в частности фокус гайдлайны касается именно назначения антибактериальной терапии.
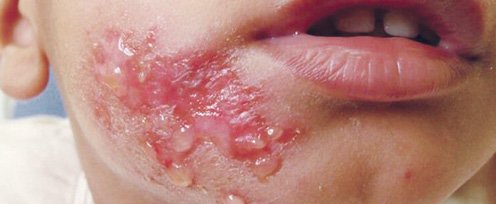
Импетиго — высококонтагиозное бактериальное заболевание кожи, возбудителем которого является Staphylococcus aureus или Streptococcus pyogenes, или оба эти возбудители, характеризующееся образованием пузырьков (рис. 1). Различают две формы импетиго: небульозну и буллезную. Были — заполненные жидкостью пузырьки диаметром> 0,5 см [1].
Рисунок 1. Импетиго
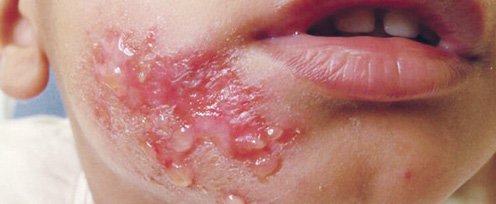
Небульозне импетиго — самая распространенная (до 70% случаев) форма заболевания, возникает обычно на фоне поврежденной кожи и характеризуется наличием тонкостенных пузырьков или пустул (<0,5 см), заполненных мутным содержимым, которые через непродолжительное время разрываются, образуя участки эрозий красного цвета с корками медового цвета. Возбудителем небульозного импетиго является пиогенный стрептококк, к которому впоследствии присоединяется стафилококковая инфекция. буллезная импетиго — менее распространенная форма импетиго, может развиваться на неповрежденной коже, возбудителем заболевания является исключительно золотистый стафилококк. При этой форме импетиго возникают волдыри, наполненные мутной или желтой жидкостью размером> 0,5 см, которые через непродолжительное время лопаются с образованием эрозий.
Факторы риска развития импетиго:
- Возраст: импетиго чаще всего поражает детей в возрасте от 2 до 5 лет.
- Окружение: инфекция легко распространяется в школах и дошкольных учреждениях.
- Погодные условия импетиго чаще возникает летом, поскольку его развитию способствует теплая влажная погода.
- Спортивные занятия: участие в определенных видах спорта, которые предусматривают контакт кожа к коже, например, футбол и единоборства, которые повышают риск развития импетиго.
- Поражение кожи является ключевым фактором риска развития импетиго, поскольку возбудитель заболевания обычно попадает в организм через поврежденную кожу.
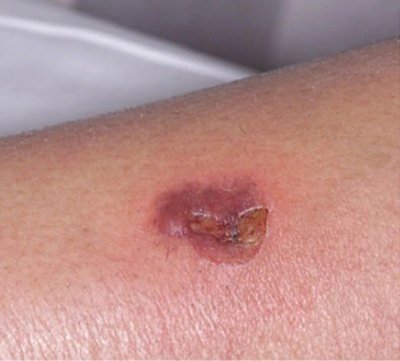
Взрослые обычно не склонны к развитию импетиго, но пациенты с сопутствующим сахарным диабетом или ослабленной иммунной системой склонны к развитию эктимы — разновидность пиодермии, является усложненной форме импетиго, характеризующееся образованием пузырьков, заполненных жидкостью или гноем, которые превращаются в глубокие болезненные язвы (рис. 2).
Рисунок 2. эктима
Инфекционное импетиго — достаточно распространенное заболевание среди новорожденных и детей младшего возраста (пик заболевания приходится от 2 до 5 лет), обычно требует только местного лечения [2]. И хотя как буллезная, так и небульозне импетиго, принято не связывать с рисками для здоровья, в некоторых случаях заболевание может привести к развитию серьезных осложнений, в частности сепсиса [3]. Кроме того, некоторые данные свидетельствуют о том, что импетиго может также быть причиной развития таких осложнений, как целлюлит, поражения почек (вследствие общего возбудителя) и образования рубцов. Таким образом, несмотря на то что импетиго обычно имеет легкое течение, в некоторых случаях инфицирования имеющийся риск развития серьезных осложнений. Соответственно, понимание менеджмента пациентов с осложненным течением импетиго важны для клиницистов. Поэтому, рабочая группа Национального института здравоохранения и совершенствования медицинской помощи Великобритании (National Institute for Health and Care Excellence — NICE) создала гайдлайн, в котором указаны современные рекомендации по антибактериальной терапии импетиго [4].
Основные рекомендации
1.1. Менеджмент пациентов с импетиго
Рекомендации по снижению распространения импетиго
1.1.1. Рекомендуется проинформировать пациентов и членов их семей о важности соблюдения надлежащих гигиенических мероприятий, направленных на снижение распространения импетиго на другие участки тела и на других людей.
Начальная терапия локального небульозного импетиго
1.1.2. Рекомендовано рассмотреть локальное применение 1% крема с перекисью водорода для пациентов с локальным небульозним импетиго, которые не подвержены системного поражения или не имеют высокого риска развития осложнений. Хотя существуют другие местные антисептики для лечения поверхностных кожных инфекций, рабочая группа NICE не нашла доказательств эффективности их применения при лечении небульозного импетиго.
1.1.3. В случае неэффективности 1% крема с перекисью водорода пациентам с небульозним импетиго, которые не подвержены системного поражения или не имеют высокого риска развития осложнений, рекомендуется местное применение антибактериальных препаратов коротким курсом.
Начальная терапия небульозного импетиго
1.1.4. Пациентам с небульозним импетиго рекомендовано местное / пероральное применение антибактериальных препаратов коротким курсом при отсутствии системного поражения или пациентам без высокого риска развития осложнений. При менеджменте пациентов важно учитывать:
- местные и пероральные антибактериальные препараты — эффективная стратегия в борьбе с импетиго;
- предпочтения пациента и, при необходимости, членов его семьи / опекунов, включая учетом возможных рисков осложнений импетиго;
- предварительное применение местных антибактериальных препаратов, поскольку антибиотикорезистентнисть является глобальной проблемой современности.
Буллезный импетиго или импетиго у лиц с системным поражением или высоким риском осложнений
1.1.5. Рекомендуемое применение пероральных антибактериальных препаратов коротким курсом для:
- всех пациентов с буллезным импетиго;
- пациентам с небульозним импетиго, которые имеют системные проявления заболевания или высокий риск осложнений.
комбинированное лечение
1.1.6. Не рекомендуется применение комбинированной терапии (например локальный и пероральный антибиотик) с целью лечения при наличии импетиго.
Рекомендации по лечению
1.1.7. В случае ухудшения клинических симптомов импетиго или отсутствия ответа на назначенную терапию рекомендуется обратиться за специализированной медицинской помощью.
Переоценка и дальнейшее лечение
1.1.8. При ухудшение клинической симптоматики импетиго или отсутствия ответа на назначенную терапию рекомендовано пересмотреть диагноз и назначенную терапию.
1.1.9. При переоценке диагноза рекомендуется учитывать:
- другие возможные диагнозы, в частности герпесвирусной инфекции;
- симптомы и признаки заболевания, которые могут свидетельствовать о наличии серьезного заболевания или состояния (например целлюлит)
- предварительное применение антибактериальных препаратов, что могло привести к развитию антибиотикорезистентности.
1.1.10. Пациентам, у которых симптомы импетиго ухудшились или отсутствует ответ после терапии 1% кремом с перекисью водорода, рекомендуется:
- краткий курс локальной антибактериальной терапии, при условии если импетиго остается локализованным; или
- краткий курс локального или приема антибиотика, если импетиго имеет системный характер поражения.
1.1.11. При неэффективности курса локальной антибактериальной терапии рекомендуется:
- назначить антибиотик внутрь коротким курсом и
- рассмотреть возможность проведения микробиологического исследования.
1.1.12. В случае неэффективности или ухудшение клинической симптоматики после курса приема антибиотика рекомендовано проведение микробиологического исследования.
1.1.13. Для пациентов, склонных к рецидивам импетиго, рекомендуется:
- направить мазок из кожи на микробиологическое исследование;
- рассмотреть возможность взять мазок со слизистой оболочки полости носа и начать терапию деколонизации.
1.1.14. Если мазок из кожи был направлен на микробиологическое исследование, рекомендуется:
- после получения результатов пересмотреть выбор назначенного антибактериального препарата
- соответствии с полученными результатами изменить антибактериальный препарат. Если симптомы не улучшаются, рекомендуется назначить антибиотик узкого спектра.
Направление на консультацию к специалисту
1.1.15. Рекомендовано обратиться за специализированной медицинской помощью:
- пациентам с импетиго и любыми симптомами / признаками, свидетельствующими о более серьезное заболевание или состояние (например целлюлит)
- пациентам с имеющимися рецидивами импетиго (обычно пациенты с ослабленным иммунитетом).
1.1.16. Рекомендовано рассмотреть возможность дополнительной консультации у специалиста пациентам:
- с буллезным импетиго (особенно младенцы возрастом <1 года);
- имеющимся рецидивами импетиго;
- с системным поражением;
- с высоким риском развития осложнений, связанных с импетиго.
1.2. Выбор антибактериальных препаратов
1.2.1. При выборе антибактериальных препаратов, показанных к применению пациентам с импетиго, рекомендуется учитывать данные о антибиотикорезистентнисть и придерживаться рекомендаций, приведенных в табл. 1 и 2.
Таблица 1. Рекомендуемые антибактериальные препараты для лечения импетиго у взрослых пациентов (> 18 лет)
| Рекомендуемые антибактериальные препараты для лечения взрослых пациентов с импетиго | ||
|---|---|---|
| антибактериальные препараты | Дозировка и длительность курса | |
| местный антисептик | ||
| Перекись водорода 1% | Рекомендовано применение 2-3 раза в сутки в течение 5 дней | |
| Местный антибиотик (препарат первой линии), показан если терапия перекисью водорода невозможна (например, в случае импетиго в области вокруг глаз) или неэффективна | ||
| Фузидиевая кислота 2% | Рекомендовано применение 3 раза в сутки в течение 5 дней | |
| Альтернативный местный антибактериальный препарат в случае неэффективности фузидиевая кислота | ||
| Мупироцин 2% | Рекомендовано применение 3 раза в сутки в течение 5 дней | |
| Пероральный антибиотик первой линии | ||
| Флуклоксацилин | Рекомендуемая доза — 500 мг 4 раза в сутки в течение 5 дней | |
| Альтернативный пероральный антибиотик в случае аллергии / непереносимости пенициллина или флуклоксацилину | ||
| кларитромицин | Рекомендуемая доза — 250 мг 2 раза в сутки в течение 5 дней | |
| эритромицин | Рекомендуемая доза — 250 мг 4 раза в сутки в течение 5 дней | |
| При подозрении / подтверждены MRSA | ||
| Рекомендуется обратиться за консультацией к микробиолога | ||
MRSA — метициллинрезистентный золотистый стафилококк (methicillin-resistant Staphylococcus aureus).
Таблица 2. Рекомендуемые антибактериальные препараты для лечения импетиго в педиатрических пациентов (<18 лет)
| Рекомендуемые антибактериальные препараты для лечения импетиго в педиатрических пациентов | ||
|---|---|---|
| антибактериальные препараты | Дозировка и длительность курса | |
| местный антисептик | ||
| Перекись водорода 1% | Рекомендовано применение 2-3 раза в сутки в течение 5 дней | |
| Местный антибиотик (препарат первой линии), показан если терапия перекисью водорода невозможна (например, при импетиго в области вокруг глаз) или неэффективна | ||
| Фузидиевая кислота 2% | Рекомендовано применение 3 раза в сутки в течение 5 дней | |
| Альтернативный местный антибактериальный препарат в случае неэффективности фузидиевая кислота | ||
| Мупироцин 2% | Рекомендовано применение 3 раза в сутки в течение 5 дней | |
| Пероральный антибиотик первой линии | ||
| Флуклоксацилин (пероральный раствор / капсулы) |
Рекомендуемые дозировки для разных возрастных групп педиатрических пациентов: 1 мес-1 год: 62,5-125 мг 4 раза в сутки в течение 5 дней 2-9 лет: 125-250 мг 4 раза в сутки в течение 5 дней 10-17 лет: 250-500 мг 4 раза в сутки в течение 5 дней |
|
| Альтернативный пероральный антибиотик в случае аллергии / непереносимости пенициллина или флуклоксацилину (например, если ребенок не в состоянии выпить раствор или проглотить капсулу) | ||
| кларитромицин |
Рекомендуемые дозировки для разных возрастных групп педиатрических пациентов (1 мес-11 лет): <8 кг: 7,5 мг 2 раза в сутки в течение 5 дней 8-11 кг: 62,5 мг 2 раза в сутки в течение 5 дней 12-19 кг: 125 мг 2 раза в сутки в течение 5 дней 20-29 кг: 187,5 мг 2 раза в сутки в течение 5 дней 30-40 кг: 250 мг 2 раза в сутки в течение 5 дней Педиатрическим пациентам в возрасте 12-17 лет рекомендуемая доза — 250 мг 2 раза в сутки в течение 5 дней |
|
| эритромицин | Рекомендуемая доза для детей 8-17 лет: 250-500 мг 4 раза в сутки в течение 5 дней | |
| При подозрении / подтверждены MRSA | ||
| Рекомендуется обратиться за консультацией к микробиолога | ||
Список использованной литературы:
- 1. BMJ (2020) Impetigo. BMJ best practice, Oct 7.
- 2. Mayo Clinic (2019) Impetigo. Mayo Clinic, Jan. 08
- 3. Moes-Wójtowicz А., Wachnicka-Bąk А., Lipinska А. et al. (2015) Impetigo as a cause of sepsis in infants. Pediatr. Med. Rodzin., 11 (2): 220-226. DOI: 10.15557 / PiMR.2015.0021.
- 4. NICE (2020) Impetigo: antimicrobial prescribing. NICE guideline [NG153], Feb. 26.
.
[ad_2]