Резюме. 26-27 мая 2021 в цифровом формате состоялась Научно-практическая конференция «Метаболический синдром: от факторов риска к катастрофам». Программа мероприятия включала доклады ведущих украинских экспертов в области эндокринологии, кардиологии, гинекологии, терапии, профилактической медицины и хирургии, которые освещали последние научные достижения в области изучения метаболического синдрома. В рамках первого дня конференции Надежда Жердев выступила с докладом, в котором рассмотрела проблему гипергликемии как фактора развития саркопения.
26-27 мая 2021 в цифровом формате состоялась Научно-практическая конференция «Метаболический синдром: от факторов риска к катастрофам». Программа мероприятия включала доклады ведущих украинских экспертов в области эндокринологии, кардиологии, гинекологии, терапии, профилактической медицины и хирургии, которые освещали последние научные достижения в области изучения метаболического синдрома (МС). Программа конференции включала обсуждение тем, касающихся различных аспектов МС:
- патогенетические механизмы;
- многообразие клинических проявлений;
- современные критерии диагностики;
- пути оптимизации тактики менеджмента пациентов;
- роль инновационных технологий в профилактике и лечении.
 В рамках первого дня конференции, 26 мая, Надежда ЖердевДоктор медицинских наук, руководитель отдела диагностики и лечения метаболического синдрома ГНУ «Центр инновационных медицинских технологий НАН Украины», профессор кафедры диабетологии Национального университета здравоохранения Украины имени П.Л. Шупика, выступила с докладом «Баланс снижения веса». В соответствии со всеми современными рекомендациями модификация образа жизни — фундаментальный аспект при менеджменте больных сахарным диабетом (СД), охватывающая методы самоконтроля, диетотерапию, физическую активность, консультации по отказу от курения и психосоциальную помощь [1]. Однако очень часто врачи-эндокринологи сталкиваются с тем, что пациенты с СД после уменьшения массы тела сообщают о жалобах на мышечную слабость, одышку и другие коморбидные состоянии.
В рамках первого дня конференции, 26 мая, Надежда ЖердевДоктор медицинских наук, руководитель отдела диагностики и лечения метаболического синдрома ГНУ «Центр инновационных медицинских технологий НАН Украины», профессор кафедры диабетологии Национального университета здравоохранения Украины имени П.Л. Шупика, выступила с докладом «Баланс снижения веса». В соответствии со всеми современными рекомендациями модификация образа жизни — фундаментальный аспект при менеджменте больных сахарным диабетом (СД), охватывающая методы самоконтроля, диетотерапию, физическую активность, консультации по отказу от курения и психосоциальную помощь [1]. Однако очень часто врачи-эндокринологи сталкиваются с тем, что пациенты с СД после уменьшения массы тела сообщают о жалобах на мышечную слабость, одышку и другие коморбидные состоянии.
Известно, что при СД ряд факторов, таких, в которых гипергликемия, осложнения СД, ожирение, инсулинорезистентность, повышение маркеров хронического воспаления, ускоряют уменьшение мышечной массы и силы. Все эти факторы оказывают неблагоприятное воздействие на многие органы и системы организма человека, вызывая формирование осложнений со стороны сердечно-сосудистой системы, почек, глаз и периферической нервной системы. Кроме того, СД может также ускорять развитие гериатрических синдромов, в частности саркопения — атрофические-дегенеративных изменений скелетных мышц, ассоциированных с возрастом, которые приводят к постепенной потере мышечной силы и массы тела [2].
Учитывая эти данные, сегодня актуален вопрос определения механизмов, связывающих недостаточность объемов и функции мышечной ткани и состояния углеводного обмена. Сейчас имеется значительное количество исследований, которые демонстрируют роль мышечной ткани с совершенно иной точки зрения. В частности, недавно стало известно, что мышечная ткань представляет собой эндокринный орган, который обладает способностью продуцировать особые цитокины и другие пептиды, которые классифицируются как миокины и проявляют паракринный, аутокринно и эндокринный эффект [3]. Результаты других исследований показали связь между мышечным сокращением и гуморальными изменениями [4, 5]. Миокины, в свою очередь, способны влиять на продукцию адепонектину адипоцитами, что улучшает состояние сердечно-сосудистой системы [6]. Результаты исследования SM Noscov и соавторов (2010) свидетельствуют, что именно миоциты IIb типа синтезируют гликопротеин-фолистатиноподибний фактор 1 с выраженной ангио- и кардиопротекторным действием [7]. Таким образом, мышечная ткань выступает в качестве одного из наиболее значимых эндокринных органов человека, поскольку производит большое количество биологически активных веществ, гормоноидив и миокинив. Последние являются клеточными регуляторами роста и распада, которые поддерживают функцию мышечных митохондрий. И если сравнить метаболические эффекты миоцитов и адипоцитов, можно сделать вывод, что они являются противоположными, соответственно, для нормального функционирования организма необходимо равновесие между этими клетками (рис. 1).
Рисунок 1. Сравнение метаболических эффектов адипоцитов и миоцитов [8]

PPAR-γ — рецепторы, которые активируются пролифератором пероксисомы; ЛПНП — липопротеиды низкой плотности; iNOS — индуцированная NO-синтаза; РАИ-1 — ингибитор активатора плазминогена 1.
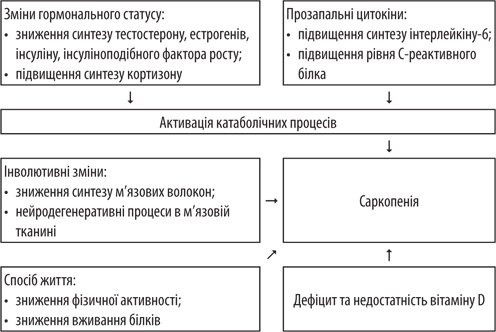
Как известно, саркопения является синдромом, который характеризуется генерализованной потерей массы мышечной ткани и ее силы. Патогенез саркопения включает несколько факторов, включая алиментарными факторами, гормональными изменениями, увеличением выраженности оксидативных процессов, инсулинорезистентностью, СД 2-го типа, сердечно-сосудистыми заболеваниями и остеопорозом (рис. 2). Выделяют три стадии прогрессирования саркопения:
- первая (прекахексия) характеризуется уменьшением мышечной массы;
- вторая сопровождается не только уменьшением мышечной массы, ай силы и / или функциональных возможностей;
- третья (тяжелая форма) включает снижение всех трех параметров: массы, силы и функциональных возможностей мышечной ткани.
Рисунок 2. Патогенез саркопения
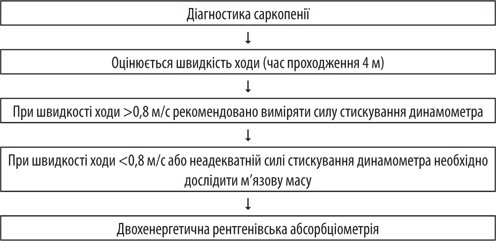
Наиболее часто применяемыми на практике методами диагностики саркопения является тест скорости хода и динамометрия (рис. 3). При снижении скорости хода (<0,8 м / с) или снижении силы сжатия кисти (<16 кг у женщин и 27 кг у мужчин) пациентов рекомендуется направлять на исследование мышечной массы с помощью двухэнергетическая рентгеновской абсорбциометрии. После подтверждения диагноза саркопения пациенту рекомендовано назначение соответствующей терапии, которая включает модификацию образа жизни, включая физической активностью и сбалансированной диетой, а также назначение гипогликемизирующих препаратов, не влияют на уменьшение массы тела и влияют на митохондриальную дисфункцию.
Рисунок 3. Диагностика саркопения
Список использованной литературы:
- 1. American Diabetes Association (2021) Standards of Medical Care in Diabetes-2021. Diabetes Care; 44 (Suppl. 1): S4-S6. doi: 10.2337 / dc21-Srev.
- 2. Cruz-Jentoft AJ, Baeyens JP, Bauer JM et al. (2010) Sarcopenia: European consensus on definition and diagnosis: Report of the European Working Group on Sarcopenia in Older People. Age Ageing; 39 (4): 412-423. doi: 10.1093 / ageing / afq034.
- 3. Chernozub AA (2016) The security and critical levels of physical activity for trained and untrained persons in muscle performance power orientation. Fiziol Zh .; 62 (2): 110-6. doi: 10.15407 / fz62.02.110.
- 4. Sakharov DA, Tevis M., Tonevitskiy AH (2008) Analysis of human basic isoform of growth hormone before and after intensive physical activities. Bulleten «eksperimental’njy biologii i meditsiny; 146 (10): 446-50 (in Russian).
- 5. Lima-Cabello E., Cuevas MJ, Garatachea N. et al. (2010) Eccentric exercise induces nitric oxide synthase expression through nuclear factor-κB modulation in rat skeletal muscle. J. Appl. Physiol .; 108: 578-83. doi: 10.1152 / japplphysiol.00816.2009.6.
- 6. Stofkova A. (2009) Leptin and adiponectin: from energy and metabolic dysbalance to inflammation and autoimmunity. Endocrine Regulation; 43 (4): 157-68.
- 7. Noskov SM, Margazin VA, Noskova AS (2010) Paradox of obesity: muscular hypothesis and tactics of physical rehabilitation. Lechebnaya fizkul’tura i sportivnaya meditsina; 6 (78): 53-60 (in Russian).
- 8. Carruthers M., Trinick TR, Jankowska E. et al. (2008) Are the adverse effects of glitazones linked to induced testosterone deficiency? Cardiovasc Diabetol .; 7: 30. doi: 10.1186 / 1475-2840-7-30.
.
[ad_2]
