Резюме. Выбор наиболее эффективного режима применения гипотензивных препаратов у пациентов с артериальной гипертензией
актуальность
 Несмотря на многочисленные гипотензивные средства, артериальная гипертензия (АГ) остается актуальной клинической проблемой, приводит к повышению уровня сердечно-сосудистой коморбидности и риска смертности вследствие сердечно-сосудистых событий. Среди многих гипотез в современных взглядах на патофизиологии АГ внимание уделяют хронической активации среднесрочных прессорных механизмов, особенно реактивации ренин-ангиотензин-(РААС). Накопленный опыт свидетельствует, что в ночное время и после пробуждения значимое риск повышения артериального давления (АД) и возникновения неблагоприятных сердечно-сосудистых событий, особенно инсульта, учитывая, что пиковая активность РААС отмечается в ночное время. Несмотря на значительное повышение риска смерти от серьезных сердечно-сосудистых событий у пациентов с неконтролируемой АГ, достижения и удержания целевого АД усматривается профилактической мерой по снижению уровня инвалидизации и смертности в популяции. Однако несмотря на многочисленные гипотензивные средства с разными механизмами действия, большинство пациентов с АГ не достигают целевого АД. Низкая приверженность к лечению связана в том числе с высокой частотой побочных эффектов от применения гипотензивных препаратов и необходимостью приема препарата в неудобное для пациента утренние часы. Указанное привело хронологическое исследование зависимости клинического ответа от времени применения гипотензивного средства. Полученные положительные результаты исследования рамиприла, нитриндиприну, верапамила [4]. Кроме того, применение блокаторов рецепторов альдостерона (БРА) или ингибиторов АПФ (АПФ) отдельно или в комбинации с блокаторами кальциевых каналов и диуретики в вечернее время обусловило устойчивое снижение АД во время сна без потери терапевтического эффекта в дневное время [2, 3]. Накопленный положительный опыт побудил исследовательскую группу во главе с Рамоном Ґермидою (R. Hermida), Университет м. Виго, Испания, провести масштабное исследование Hygia Chronotherapy Trial с целью пересмотра и дополнения существующих рекомендаций по лечению АГ [1]. Результаты опубликованы в «Европейском журнале сердца» (European Heart Journal).
Несмотря на многочисленные гипотензивные средства, артериальная гипертензия (АГ) остается актуальной клинической проблемой, приводит к повышению уровня сердечно-сосудистой коморбидности и риска смертности вследствие сердечно-сосудистых событий. Среди многих гипотез в современных взглядах на патофизиологии АГ внимание уделяют хронической активации среднесрочных прессорных механизмов, особенно реактивации ренин-ангиотензин-(РААС). Накопленный опыт свидетельствует, что в ночное время и после пробуждения значимое риск повышения артериального давления (АД) и возникновения неблагоприятных сердечно-сосудистых событий, особенно инсульта, учитывая, что пиковая активность РААС отмечается в ночное время. Несмотря на значительное повышение риска смерти от серьезных сердечно-сосудистых событий у пациентов с неконтролируемой АГ, достижения и удержания целевого АД усматривается профилактической мерой по снижению уровня инвалидизации и смертности в популяции. Однако несмотря на многочисленные гипотензивные средства с разными механизмами действия, большинство пациентов с АГ не достигают целевого АД. Низкая приверженность к лечению связана в том числе с высокой частотой побочных эффектов от применения гипотензивных препаратов и необходимостью приема препарата в неудобное для пациента утренние часы. Указанное привело хронологическое исследование зависимости клинического ответа от времени применения гипотензивного средства. Полученные положительные результаты исследования рамиприла, нитриндиприну, верапамила [4]. Кроме того, применение блокаторов рецепторов альдостерона (БРА) или ингибиторов АПФ (АПФ) отдельно или в комбинации с блокаторами кальциевых каналов и диуретики в вечернее время обусловило устойчивое снижение АД во время сна без потери терапевтического эффекта в дневное время [2, 3]. Накопленный положительный опыт побудил исследовательскую группу во главе с Рамоном Ґермидою (R. Hermida), Университет м. Виго, Испания, провести масштабное исследование Hygia Chronotherapy Trial с целью пересмотра и дополнения существующих рекомендаций по лечению АГ [1]. Результаты опубликованы в «Европейском журнале сердца» (European Heart Journal).
результаты
В мультицентровые проспективное слепое рандомизированное исследование включено 22 047 пациентов в возрасте 60,5 ± 13,7 года, преимущественно мужчин. После выполнения условий отбора все пациенты были разделены на две группы по хронологическому принципу применения гипотензивных препаратов — ингибиторов АПФ (39%), блокаторов БРА (18%), двойную терапию с диуретиками (43%), тройную терапию (69%). Дополнительно 38% пациентов применяли статины и 25,5% пациентов применяли низкие дозы ацетилсалициловой кислоты (100 мг / сут). Режим для первой группы предусматривал применение гипотензивных средств утром, тогда как вторая группа получала гипотензивные препараты в вечернее время. По плану исследования как минимум раз в год измеряли АД в течение 48 часов. Первичной точкой исследования определили серьезные сердечно-сосудистые события — инфаркт миокарда, коронарную реваскуляризацию, декомпенсированной сердечной недостаточности, инсульт, летальный исход. Вторичными конечными точками выбрали лабораторные показатели — уровень мочевой кислоты, гемоглобина, скорости клубочковой фильтрации, отношение альбумина к креатинина, исследования липидограммы. Анализ полученных результатов приведены ниже.
1. По среднее время наблюдения пациента, который составлял 6,3 года, первичной точки исследования достигли 1752 пациента.
2. скорректированы по возрасту, полу, наличием сахарного диабета 2-го типа, хронической болезни почек, курение, уровнем дислипидемии отношение рисков у пациентов с АГ свидетельствует о более низкий риск возникновения серьезных сердечно-сосудистых событий у пациентов из группы вечернего приема гипотензивных средств (отношение рисков составило 0,55, 95% доверительный интервал (ДИ) 0,5-0,61, р <0,001). На рисунке изображена кривая выживаемости Каплана - Мейера, которая демонстрирует количество пациентов, которые оставались живыми в разный временной интервал с начала исследования.
Рисунок. Кривая выживаемости при применении синхронотерапии у пациентов с АГ
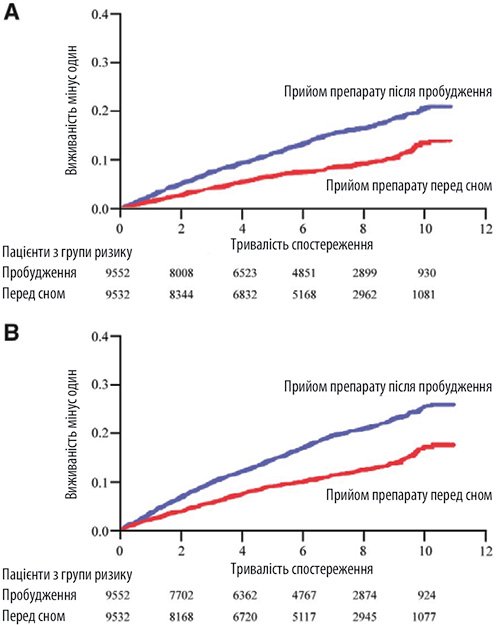
3. Риск смерти от сердечно-сосудистых событий в вечерней группе составил 0,44 (95% ДИ 0,34-0,56), риск инфаркта миокарда — 0,66 (95% ДИ 0,52-0,84), риск сердечной недостаточности — 0,58 (95% ДИ 0,49-0,7, р <0,001), риск геморрагического инсульта - 0,51 (95% ДИ 0,41-0,63; р <0,001).
выводы
Таким образом, исследователи пришли к выводу, что рутинное применение ≥1 гипотензивного препарата перед сном является предпосылкой улучшения контроля АД и снижение частоты развития серьезных сердечно-сосудистых событий у пациентов с АГ.
Список использованной литературы
- 1. Hermida RC, Crespo JJ, Dominguez-sardina M. et al. (2020) Bedtime hypertension treatment improves cardiovascular risk reduction: the Hygia Chronotherapy Trial. European Heart Journal. doi.org/10.1093/eurheartj/ehz754.
- 2. Hermida RC, Ayala DE, Mojón A. et al. (2011) Decreasing sleep-time blood pressure determined by ambulatory monitoring reduces cardiovascular risk. J. Am. Col.l Cardiol., 58: 1165-1173. doi: 10.1016 / j.jacc.2011.04.04.
- 3. Hermida RC, Crespo JJ, Otero A. et al. (2018) Asleep blood pressure: significant prognostic marker of vascular risk and therapeutic target for prevention. Eur. Heart. J., 39: 4159-4171. doi: 10.1093 / eurheartj / ehz754.
- 4. Nguyen BN, Parker RB, Noujedehi M. et al. (2000) Effects of COER-verapamil on circadian pattern of forearm vascular resistance and blood pressure. J. Clin. Pharmacol. (PMID: 11185670).
.
[ad_2]