[ad_1]
Больше пациентов, чем аппаратов ИВЛ, неукомплектованы больницы, пандемия, что набирает обороты — и все это семь десятилетий до появления COVID-19. Кризис развивалась в Копенгагене.
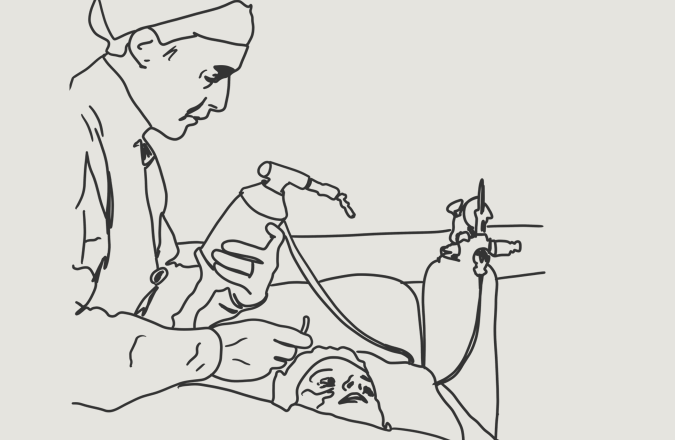
12-летняя Виви Эберт лежала парализованной перед анестезиологом Бьорном Ибсеном. Семь лет после нацистской оккупации, улицы города накрыла новая тень — полиовирус. В это время Ибсен своими руками, резиновым мешком и металлической трубкой навсегда сместил границу между жизнью и смертью, научив мир, как дышать.
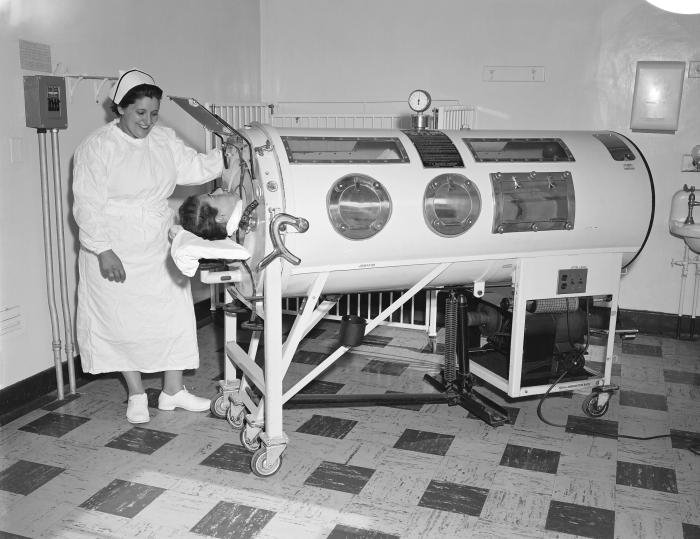
Диапазон симптомов заболевания варьировался от лихорадки и проблем с пищеварительной системой к параличу, шока и асфиксии. В то время лучшим способом лечения осложнений полиомиелита были «железные легкие» — контейнер, в который помещали больного и он мог дышать благодаря встроенной помпе. Ученые знали, что полиомиелит — инфекционное заболевание, однако не было единого согласия о путях его распространения. Вакцина не была доступной.
Юная Виви умирала на глазах у Ибсена, у нее был бульбарный вариант полиомиелита. Кроме паралича, вирус повредил центры глотания, дыхания и сердцебиения в стволе головного мозга. В то время смертность этого варианта полиомиелита превышала 80%. В то же время Ибсен понимал, что проблема с дыханием связана с параличом мышц, тогда как легкие не были поражены.
Молодой Ибсен в феврале 1949 переехал с семьей в Бостон для стажировки в анестезиологии. Там врач ознакомился с техникой использования резинового мешка для обеспечения дыхания пациентов во время оперативных вмешательств. Он также научился вентилировать пациентов через трахеостомическую трубку — эта техника стала ключевым элементом в борьбе с полиовирусною кризисом в 1952г.
Техника использования мешка была известна как «вентиляция под положительным давлением» и не имела широкого применения. «Железные легкие», изобретенные в Гарварде в 1928 году, имитировали нормальное дыхание методом циркуляции воздуха в резервуаре, где находился пациент. Однако они были чрезвычайно дорогостоящими и низкоэффективными.
Настоящий прорыв д осуществлен в 1949 году в Лос Анджелесе. Врач Альберт Бауэр и инженер Вивиан Рэй Беннет усовершенствовали одну из моделей «железных легких», добавив возможность одновременной доставки воздуха в легкие под положительным давлением. Новое устройство уменьшил летальность тяжелого полиомиелита с 79% до 17%. Изобретатели опубликовали результаты в малоизвестном журнале и статья осталась незамеченной для многих. Однако Ибсен, который вернулся из Бостона в Данию в 1950 году, прочитал ее и сразу понял значимость изобретения.
В августе 1952-го года, когда Виви поступила в больницу с бульбарным полиомиелитом, Ибсен посоветовавшись с коллегами, решил применить метод описан в этой статье. Пациентке установили трахеостомическую трубку, а к ней подключили резиновый мешок наполнен кислородом. С каждым его сжатием легкие наполнялись кислородом, однако девочка была возбужденным и захлебывалась собственной мокротой. В отчаянии Ибсен применил тиопентал натрия. Мышцы Виви расслабились, позволив продолжать вентиляцию, легкие санувались и состояние стабилизировалось.
Невероятное открытие Ибсена было проводником для Виви и Копенгагена в самые тяжелые дни эпидемии, а за ним навсегда закрепилась репутация основателя реаниматологии.
В последующие 8 дней госпиталь рекрутировал около 1500 медицинских студентов для ассистирования. Более 70 пациентов нуждались постоянной круглосуточной вентиляции. Только благодаря этому решению летальность бульбарного полиомиелита за одну неделю снизилась с 87% до 50%. В ноябре этот показатель опустился до 36%, а в марте 1953-го до впечатляющих 11%. Однако даже в 1956 году еще 13 пациентов оставались зависимыми от вентиляции — проблема, с которой медицина борется даже сегодня, 70 лет спустя.
Уже через год после эпидемии в Копенгагене, во время следующей европейской эпидемии, инженеры и врачи с Стокгольма построили первый аппарат ИВЛ, который заменил студентов, сжимали мешки для вентиляции.
Были открыты отделения реанимации и интенсивной терапии в Копенгагене, Лос Анджелесе и Балтиморе. Благодаря аппаратам ИВЛ появилась возможность оказывать помощь пациентам с шоком, передозировками и остановкой сердца. Трахеостомические трубки впоследствии были заменены временными трубками, вводились через рот.
***
Виви нуждалась вентиляции до января 1953 С тетраплегией, однако живая, она оставила госпиталь только в 1959, после семилетней реабилитации.